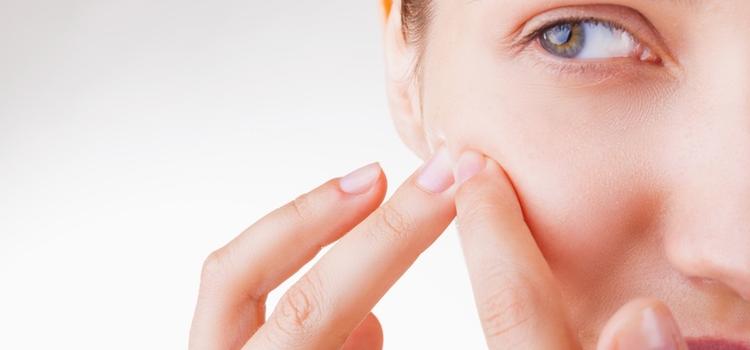
Naukowcy z Uniwersytetu Kalifornijskiego w San Diego odkryli, że bakterie Propionibacterium acnes dostając się do zatkanych porów, w połączeniu z zanieczyszczeniami i bez dostępu powietrza mogą powodować reakcję zapalną. To odkrycie może doprowadzić do opracowania nowej metody leczenia trądziku.
- Jeśli wszystko pójdzie zgodnie z planem, być może leki powstaną za dwa, do pięciu lat - mówi Richard Gallo, przewodniczący zespołu badawczego.
Naukowcy przypominają, że skóra jest stale eksponowana na działanie nieszkodliwych drobnoustrojów. - To wielka zagadka, dlaczego tolerujemy te wszystkie bakterie na naszej skórze. Zazwyczaj nie wpływają one na nasze zdrowie, ale w pewnym momencie to się zmienia i łapiemy infekcję - zauważa Gallo.
W swoim badaniu zespół profesora Gallo skupił się na bakteriach Propionibacterium acnes. Jak sama nazwa wskazuje, drobnoustroje te mogą przyczynić się do trądziku, ale również do niektórych innych zakażeń. Zazwyczaj żyją one na skórze bez wpływu na nasze zdrowie.
Naukowcy odkryli, że w określonych warunkach P. acnes wydzielają kwasy tłuszczowe, które hamują dwa enzymy w keratynocytach, czyli komórkach stanowiących największą część zewnętrznej warstwy skóry. To z kolei zwiększa reakcje zapalne komórek.
Nowe odkrycie może pomóc wyjaśnić proces leżący u podstaw trądziku i zapalenia mieszków włosowych, które powoduje dolegliwości skórne, a przez to doprowadzić do opracowania nowej metody leczenia.
Źródło: medicalxpress.com













Komentarze
[ z 4]
Byłoby dobrze, gdyby powstała jakaś nowa, skuteczna metoda w leczeniu trądziku. Wydaje się wręcz zadziwiające, że przez tyle lat i wraz z tak intensywnym postępem w medycynie, w dalszym ciągu nie dysponujemy żadnym skutecznym sposobem, aby walczyć z trądzikiem i bakteriami patologicznymi obecnymi na skórze. Teoretycznie dostępne są terapie, jednak wcale nie charakteryzują się one wysoką skutecznością, a jeśli nawet długotrwałe ich stosowanie pozwoli pozbyć się trądziku, to i tak zmiany często po odstawieniu kuracji po pewnym czasie powracają. Czasem zastanawiam się, czy wręcz nie ma tutaj pewnego znaczenie opłacalność takiego stanu rzeczy. Aktualnie stosowane leki minimalizują rozmiar zmian, jednak pacjenci muszą stosować leki bez ustanku, aby nie dopuścić od nawrotu choroby. Przemysłom farmaceutycznym z pewnością opłaca się to w owiele większym stopniu, niż wyleczenie kogoś z trądziku raz, a dobrze i pewnie do tego jeszcze tanio. Niestety, ale od tego chyba jeszcze dzieli nas daleka droga i na razie możemy tylko mieć nadzieję, że mimo wszystko skuteczny wobec trądziku lek, najlepiej stosowany miejscowo powstanie i pozwoli uwolnić ludzi od szpecących i niezdrowych zmian.
Zgadzam się z użytkowniczka powyżej i sam zastanawiam się dlaczego jeszcze tak duża liczba osób ma problemy z trądzikiem. W okresie dojrzewania może stanowić on poważny problem z uwagi na to, że pewna grupa młodych ludzi cały czas szuka powodów do wyśmiewania się ze swoich rówieśników. Bardzo często z takiego powodu dzieci oraz młodzież nie chcą chodzić do szkoły oraz brać udziału w zajęciach dodatkowych. W niektórych przypadkach takie długotrwałe naśmiewanie się może być przyczyną rozwoju chorób psychicznych. Trądzik pospolity to schorzenie przewlekłe, szeroko rozpowszechnione, o podłożu wieloczynnikowym. Stanowi duży problem terapeutyczny, psychologiczny i społeczny. Według Braun‑Falco i wsp. trądzik to choroba występująca w okolicach bogatych w gruczoły łojowe, która charakteryzuje się łojotokiem, tworzeniem zaskórników, krostek zapalnych, grudek i blizn. Adamski i Kaszuba opisali trądzik jako przewlekłą zapalną chorobę gruczołów łojowych i ujść mieszków włosowych charakteryzującą się występowaniem wykwitów niezapalnych i zapalanych, natomiast Czernielewski zdefiniował Acne vulgaris jako stan zapalny aparatu gruczołu łojowego i mieszka włosowego o przewlekłym przebiegu. Występowanie trądziku pospolitego uznawane jest powszechnie za bardzo częste zjawisko dotykające niemal 100% populacji. Dotyczy głównie okolic łojotokowych, w 99% przypadków występuje na twarzy. Trądzik jest chorobą występującą już w młodym wieku, wywierającą negatywny wpływ na aspekt emocjonalny i socjalny życia. Ocenia się, że choroba ta dotyczy 80% młodzieży i może być przyczyną pojawienia się stresu, depresji i lęku. Największa zapadalność przypada na okres dojrzewania, niemniej schorzenie to może się rozwijać zarówno przed okresem pokwitania, jak i utrzymywać się w wieku dorosłym. Kobiety i mężczyźni zapadają na trądzik z równą częstotliwością, jednakże cięższe postacie występują u mężczyzn. Według Czernielewskiego trądzik występuje częściej u chłopców niż u dziewcząt. Pierwsze objawy trądziku u dziewcząt występują 1–2 lata wcześniej niż u chłopców. Goodman podaje, że na tę dermatozę zapada większość 16–17‑letnich chłopców (95–100%) i dziewcząt (83–85%). Najczęściej obserwuje się łagodną postać schorzenia (w ok. 85% przypadków), natomiast ciężka postać dotyczy 15% przypadków. Szczyt zachorowań przypada na 14.–17. r.ż. u kobiet i 16.–19. r.ż. u mężczyzn. Acne vulgaris jest chorobą wieloczynnikową, na rozwój której wpływa wiele czynników zarówno zewnętrznych, jak i wewnętrznych. Należą do nich: uwarunkowania genetyczne, wytwarzanie łoju, aktywność hormonów, obecność bakterii i właściwości mieszków łojowych. Rola czynników immunologicznych w przypadku trądziku jest drugorzędna. Pierwszym wykrywalnym objawem trądziku jest nadmierne wytwarzanie i gromadzenie się korneocytów w dystalnej części kanalika. Zrogowaciałe komórki nie złuszczają się, lecz gromadzą, co skutkuje powstaniem zaskórnika. Zaskórniki są wynikiem proliferacji mieszków i hiperkeratozy retencyjnej. Szybki strumień łoju rozpuszcza płaszcz lipidowy w mieszku i obniża poziomy cholesterolu, ceramidów i kwasu linolowego, co z kolei zaburza proces rogowacenia. Poza tym zaburzone rogowacenie doprowadza do zwiększonej przepuszczalności ściany mieszka, ułatwiając dostęp płynom i komórkom zapalnym, co sprzyja szybszej proliferacji Propionibacterium acnes. W ten sposób powstaje zaskórnik – pierwotny wykwit trądzikowy. Tendencja do trądziku na pewno jest wrodzona, jednak sposób dziedziczenia nie został dokładnie określony. Sugeruje to dziedziczenie wieloczynnikowe. Prawdopodobieństwo wystąpienia schorzenia u dziecka, którego oboje rodziców chorowało na trądzik, wynosi > 50%. W badaniach epidemiologicznych wykazano, że schorzenie było obecne u jednego lub obojga rodziców 45% chłopców, którzy cierpieli na trądzik i tylko u 8% chłopców, u których rodziców nie występowały kliniczne cechy trądziku. Gruczoły łojowe i łój pełnią również istotną rolę w powstawaniu trądziku. Największe gruczoły łojowe występują najgęściej na twarzy, karku, górnej części tułowia. Wszyscy chorzy na trądzik wytwarzają nadmierne ilości łoju, na skutek czego powstają wykwity. Dzięki zastosowaniu odpowiedniego leczenia i zahamowaniu wydzielania łoju zmiany trądzikowe ustępują. Łój w gruczołach oraz przewodach łojowych jest jałowy i nie zawiera wolnych kwasów tłuszczowych. Mikrośrodowisko w lejku sprzyja wzrostowi Propionibacterium acnes i Staphylococcus epidermidis. Obie bakterie są częścią prawidłowej flory skóry twarzy, lecz w razie proliferacji przyczyniają się do powstawania trądziku. Głównym składnikiem w etiologii trądziku jest wzrost i inwazja Propionibacterium acnes. Lipazy tych bakterii rozszczepiają di‑ i triglicerydy, uwalniając wolne kwasy tłuszczowe. U chorych na trądzik te właśnie wolne kwasy tłuszczowe stanowią ok. 20% lipidów na powierzchni skóry. Przyczyniają się one do powstawania zaskórników, grudek, guzków, a także do występowania w późniejszym czasie blizn. W każdym mieszku łojowym są obecne liczne bakterie i grzyby. Z grzybów, występuje głównie Malassezia furfur, jednak nie odgrywa roli w powstawaniu trądziku. W środkowym odcinku lejka można znaleźć Staphylococcus epidermidis i inne ziarenkowce. Głębiej w mieszku dominują względne beztlenowce z rodzaju Propionibacterium. Wyróżnia się trzy gatunki: Propionibacterium acnes, Pro‑ pionibacterium granulosom i najrzadziej występujący Pro‑ pionibacterium parvum. Ponieważ bakterie te wytwarzają porfiryny, mieszki z dużą ich ilością fluoryzują w kolorze koralowoczerwonym w świetle lampy Wooda. Przed okresem pokwitania gruczoły łojowe są małe i niezdolne do przekształcania się w zmiany trądzikowe. W okresie pokwitania wzrost gruczołów łojowych jest stymulowany głównie przez androgeny, jak również przez inne hormony jajników i nadnerczy, co doprowadza do zwiększonego wydzielania łoju. Kiedy ujście takiego gruczołu zostanie zatkane przez zrogowaciałe komórki naskórka, powstanie zaskórnik. U obu płci poziomy fizjologiczne androgenów są dostatecznie wysokie, aby zapewnić niemal maksymalną aktywność gruczołów łojowych. Badania immunologiczne nie ujawniają pierwotnego tła immunologicznego u chorych na trądzik. Chorzy wykazują podwyższoną reaktywność na Propionibacterium acnes, na co wskazuje podwyższony poziom IgA i silniej zaznaczona reakcja w punktowych testach skórnych. Postępowanie lecznicze uzależnione jest od postaci trądziku i zróżnicowanego stopnia nasilenia zmian chorobowych. Ogólnym celem leczenia jest zapobieganie występowaniu nadmiernego rogowacenia skóry, zahamowanie rozwoju bakterii Propionibacterium acnes oraz zmniejszenie łojotoku, gdyż każdy z tych czynników przyczynia się do występowania i nasilania objawów choroby. W walce z trądzikiem może być zastosowane leczenie miejscowe lub ogólne. Leczenie miejscowe stosowane jest przede wszystkim w łagodnych oraz umiarkowanych postaciach trądziku. Większość pacjentów można leczyć jedynie preparatami miejscowymi, jednak nie zawsze jest to skuteczne. Bardzo często metody stosowane w leczeniu miejscowym są elementem uzupełniającym podczas leczenia ogólnego, dzięki czemu efekty są lepsze. Do najczęściej stosowanych preparatów o działaniu miejscowym należą: antybiotyki, nadtlenek benzoilu, kwas azelainowy oraz pochodne witaminy A. Są to związki zazwyczaj bardzo dobrze tolerowane i rzadko wywołują skutki uboczne. Do najczęściej stosowanych antybiotyków należą makrolidy, np. erytromycyna czy klindamycyna. Wykazują one działanie przeciwbakteryjne, ograniczają stan zapalny i redukują ilość wolnych kwasów tłuszczowych. Leki te są najskuteczniejsze w połączeniu z nadtlenkiem benzoilu, gdyż stosowane oddzielnie powodują antybiotykooporność. Nadtlenek benzoilu wykazuje silne działanie przeciwbakteryjne, ponadto działa keratolitycznie, powodując znaczną redukcję liczby zaskórników. Wywiera również efekt przeciwzapalny i hamuje wzmożone wydzielanie łoju. Preparaty zawierające nadtlenek benzoilu powinny być stosowane jako leki pierwszego rzutu w leczeniu łagodnych i umiarkowanych postaci trądziku pospolitego. W zależności od stężenia preparatu mogą występować objawy niepożądane, takie jak wysuszenie i złuszczanie skóry oraz jej odczyn zapalny. Często wykorzystywany jest także kwas azelainowy, który po raz pierwszy został dopuszczony do stosowania w Stanach Zjednoczonych pod koniec lat 90. XX w. Działa na główne czynniki etiopatogenetyczne trądziku pospolitego, czyli wzmożoną sekrecję łoju o nieprawidłowym składzie, przerost gruczołów łojowych i nadmierne rogowacenie ujść mieszków włosowych. Wpływa również bakteriostatycznie, hamując wzrost bakterii wokół mieszków włosowych i w ujściach gruczołów łojowych. Ma także właściwości przeciwzapalne, lekko złuszczające oraz komedolityczne, redukując liczbę zmian niezapalnych. Wykorzystywany jest przy łagodnych i średnio nasilonych postaciach trądziku. Przy długotrwałym stosowaniu związek ten hamuje tendencje do tworzenia blizn. Ponadto wykazano, że jest cennym preparatem w leczeniu przebarwień pozapalnych. Ponieważ kwas azelainowy ma wielokierunkowe działanie, nie ma potrzeby łączyć go z innymi preparatami miejscowymi. Podobnie jak nadtlenek benzoilu, nie wywołuje zjawiska antybiotykooporności. Ważną grupę leków w terapii Acne vulgaris stanowią też miejscowo stosowane retinoidy. Pochodne witaminy A hamują tworzenie mikrozaskórników, zmniejszają liczbę dojrzałych zaskórników oraz stanów zapalnych, a także normalizują proces dojrzewania i złuszczania mieszków włosowych. W leczeniu trądziku najczęściej wykorzystywane są: tretinoina, adapalen i tazaroten. Leczenie ogólne stosowane jest w umiarkowanych oraz ciężkich postaciach trądziku. Ten sposób zaleca się również u osób, u których na skutek występowania trądziku powstają blizny, bliznowce i przebarwienia pozapalne. W terapii ogólnej wykorzystuje się antybiotyki, retinoidy i antyandrogeny, które mają działanie przeciwzapalne i hamują wzrost bakterii. Antybiotykami najczęściej stosowanymi w leczeniu ogólnym są: tetracyklina, erytromycyna, kotrimoksazol oraz klindamycyna. Działają one przeciwbakteryjnie i silnie przeciwzapalnie, a tetracyklina również przeciwłojotokowo. Erytromycyna wykazuje skuteczność porównywalną z teracykliną, lecz częściej pojawia się oporność na ten antybiotyk. Doustna antybiotykoterapia powinna być stosowana przez minimum 6–7 miesięcy. Po 6 miesiącach poprawa jest widoczna u 80–90% pacjentów. Szeroko stosowane jest też leczenie hormonalne. Dotyczy to głównie kobiet, u których nieskuteczna jest terapia konwencjonalna, a ponadto z różnych przyczyn nie może być stosowana terapia retinoidami. Wskazane jest także u kobiet z trądzikiem o wczesnym początku, opornym na leczenie antybiotykami. Zaleca się preparaty zawierające progestageny pozbawione aktywności androgenowej, dzięki czemu zostanie obniżona produkcja łoju. Ważne jest, aby leczenie hormonalne trwało 6–12 miesięcy. Poprawa może być widoczna już po 4–6 tyg. stosowania terapii. Do leków stosowanych najczęściej zalicza się spironolakton oraz octan cyproteronu w połączeniu z etinyloestradiolem. Nierzadko do leków hormonalnych dołącza się leczenie doustne izotretinoiną, co zwiększa skuteczność terapii. Izotretinoina należy do retinoidów stosowanych w leczeniu ogólnym ciężkich i bardzo ciężkich postaci trądziku. Lek ten wpływa na wszystkie mechanizmy patogenezy choroby, a więc zmniejsza wydzielanie łoju, działa przeciwbakteryjnie, przeciwzapalnie, przeciwzaskórnikowo, powoduje inwolucję gruczołów łojowych. Leczenie tym związkiem stosuje się w zaawansowanych postaciach trądziku, ale także w przypadku częstych nawrotów choroby, w wyniku braku reakcji na długie stosowanie terapii konwencjonalnej. Izotretinoina jest także skuteczna u osób z występującym bliznowaceniem podczas zaburzeń psychicznych wynikających z choroby oraz w przypadku silnego łojotoku. Podczas leczenia izotretinoiną nie jest wymagane stosowanie innych preparatów miejscowych. Ze względu na działanie teratogenne, kobietom zaleca się stosowanie antykoncepcji. (Źródło: “Trądzik pospolity – etiologia, klasyfikacja, leczenie” Autorki: Katarzyna Janda, Magdalena Chwiłkowska)
Trądzik to problem wielu osób. Choć pojawia się najczęściej u nastolatków, to coraz częściej skarżą się na niego również osoby dorosłe. Bakteria Cutibacterium acnes odgrywa kluczową rolę w rozwoju umiarkowanego do ciężkiego trądzik. Obecnie nie ma skutecznej w 100% terapii trądziku łączącego wysoką skuteczność z akceptowalnym bezpieczeństwem. W leczeniu trądziku stosuje się leki przeciwłojotokowe, przeciwbakteryjne, keratolityczne oraz przeciwzapalne. Istotne jest oczyszczanie skóry, a także edukacja w zakresie odpowiedniej codziennej pielęgnacji. Leczenie powinno być konsultowane z dermatologiem, który dobierze preparaty lecznicze do rodzaju zmian skórnych. Leki do stosowania miejscowego powinny być nanoszone na całą powierzchnię zmienionej chorobowo skóry, a ich skuteczność można ocenić nie wcześniej, niż po 6 - 8 tygodniach stosowania. Najczęściej zalecane są retinoidy, nadtlenek benzoilu, kwas salicylowy, kwas azelainowy oraz kwasy AHA i BHA, a przeciwbakteryjnie i przeciwzapalnie również antybiotyki. Czas pandemii sprawił, że w nasze codzienne nawyki wpisało się noszenie maseczki ochronnej. "Maskne" to termin, który coraz częściej towarzyszy nam w codziennym życiu, a kłopoty ze skórą spowodowane noszeniem maseczki dotykają coraz większej liczby osób. Należy z nim walczyć, gdy się pojawi, ale można mu również odpowiednio przeciwdziałać, stosując właściwą pielęgnację i przestrzegając zasad. Do jego rozwoju dochodzi ponieważ skóra pod maseczką nie oddycha w odpowiedni sposób, a dodatkowo za każdym razem, kiedy wydychane jest ciepłe powietrze, pod tkaniną zasłaniająca twarz pojawia się wilgoć, która powstaje na skutek wydychanego powietrza, z którym wydostają się również bakterie oraz wirusy. Osadzając się na podrażnionej skórze, przyczyniają się do rozwoju infekcji. Pojawieniu się problemu dodatkowo sprzyja kontakt tkaniny ze skórą, który powoduje, że dochodzi do jej uszkodzenia, a dokładniej bariery skórno-naskórkowej, która stanowi warstwę ochronną. Problemy z cerą w postaci zaskórników otwartych (wągrów), krostek, grudek czy innych podrażnień skóry lokalizują się głównie na policzkach, brodzie, linii żuchwy oraz w okolicy ust. Jak się okazuje problem ten w coraz większej liczbie przypadków dotyka nie tylko osoby z cerą problematyczną, ale również te o idealnej skórze. Leczenie nie jest skomplikowane i polega na miejscowym podaniu środków antybakteryjnych, konieczna jest jednak wizyta u dermatologa. Lekceważenie zmian skórnych może zaogniać stany zapalne i np. być powodem powstawania blizn.Trądzik odwrócony to przewlekła i nawrotowa choroba zapalna mieszków włosowych. Jej objawy są dla pacjentów bardzo uciążliwe, zwłaszcza jeśli schorzenie zostanie zdiagnozowane w zaawansowanym stadium. Do jej objawów zalicza się między innymi bolesne guzy skórno-podskórne ze skłonnością do wytwarzania przetok i bliznowacenia, które w wielu przypadkach wytwarzają treść ropną o nieprzyjemnym zapachu. Zmiany zazwyczaj występują są w okolicach apokrynowych gruczołów potowych, czyli pach, pachwin, okolicy anogenitalnej i podsutkowej. Zdecydowanie częściej występuje u osób otyłych oraz nałogowo palących tytoń. Nieleczona choroba może doprowadzić nie tylko do pogorszenia samooceny, ale też do poważnych problemów ze zdrowiem np. niewydolności nerek czy posocznicy. Właśnie dlatego tak ważne jest jak najszybsze podjęcie leczenia trądziku odwróconego. Najskuteczniejszą metodą leczenia tej choroby jest zabieg chirurgiczny. W czasie zabiegu można usunąć jedynie tkanki objęte stanem zapalnym bądź zastosować bardziej radykalne podejście i wyciąć także część tkanek zdrowych, narażonych na rozwój procesu chorobowego. Tkanki z reguły wycina się skalpelem, choć zastosowanie ma także noż elektryczny, ultradźwiękowy bądź laser chirurgiczny CO2. Powstałe podczas zabiegu ubytki można wygoić przez ziarninowanie), zeszycie, miejscową plastykę płatową lub przeszczep skóry. Najmniej skomplikowanym, a przy tym skutecznym i prostym w zastosowaniu rozwiązaniem, jest gojenie samoistne. W takim wypadku powierzchnię ran pokrywa się jałowymi opatrunkami, najlepiej o gąbczastej strukturze, która ma zdolność do przyspieszenia procesu ziarninowania. Całkowity czas pełnego zamknięcia ubytków wynosi zwykle od 8 do 10 tygodni. Atopowe zapalenie skóry to nie tylko choroba skóry. AZS związane jest także z szeregiem schorzeń współistniejących i powikłań, do których zalicza się m. in. astmę, alergie pokarmowe i wziewne, alergiczny nieżyt nosa, choroby sercowo-naczyniowe, zespół jelita drażliwego, choroby neurologiczne czy choroby jamy ustnej. Zastosowanie skutecznego nowoczesnego leczenia, a więc terapii biologicznej u tych pacjentów, u których nie sprawdziły się dostępne w tej chwili leki, pozwoli kontrolować proces chorobowy jak również ograniczać rozwój chorób towarzyszących, a tym samym zmniejszyć obciążenia związane m.in. z korzystaniem systemu ochrony zdrowia, zwolnieniami lekarskimi z powodu oraz ograniczyć spadek produktywności. Choć fizycznie cierpią jedynie pacjenci, to w wyniku atopowego zapalenia skóry upośledzone zostaje funkcjonowanie całej rodziny. Jak wynika z analiz przeprowadzonych przez Polskie Towarzystwo Chorób Atopowych i Fundację Alabaster, na początku września 2021 badaniami, nieskutecznie leczone AZS tworzy lub nasila istniejące zaburzenia w funkcjonowaniu rodziny, nierzadko uniemożliwia konstruktywne radzenie sobie z problemami życia codziennego, doprowadzając czasami do jej rozpadu. Ponad 88% ankietowanych zgodnie przyznało, że uzyskanie dostępu do refundowanych i skutecznych terapii biologicznych zmieniłoby ich życie i poprawiłoby relacje w rodzinie. Za główną przyczynę rozwoju tej choroby uznaje się defekt tzw. bariery naskórkowej, czyli ostatniej warstwy skóry, która powinna być "szczelną" granicą między ciałem człowieka a środowiskiem zewnętrznym. Uszkodzenie to jest efektem uwarunkowań genetycznych, zaburzeń immunologicznych, niewłaściwego składu mikrobiologicznego skóry, działania czynników środowiskowych.Łuszczyca dotyka około 2-3 procent populacji świata. Obecnie w Polsce choruje na nią ponad milion osób. U około jednej trzeciej chorych dochodzi do łuszczycowego zapalenia stawów, a także zdecydowanie częściej niż w populacji, występuje zespół metaboliczny. Łuszczyca to choroba o nieznanej etiologii. Wiadomo jednak, że znaczenie mają zarówno czynniki genetyczne, podłoże immunologiczne, jak i czynniki środowiskowe. Zgodnie z danymi literaturowymi, a także naszymi obserwacjami, duża część pacjentów z łuszczycą to osoby z nadwagą lub wręcz otyłe z BMI powyżej 30. Osoby te często z powodu zmian skórnych rezygnują z aktywności fizycznych, a dodatkowo „zajadają” stres związany z chorobą. Wydaje się, że najbardziej odpowiednią jest dieta śródziemnomorska, która zawiera dużo ryb i skorupiaków, świeże warzywa i owoce, a węglowodany i tłuszcze w mocno ograniczonej ilości. Pamiętajmy także, że alkohol, papierosy i wspomniany już stres, dodatkowo zaostrzają objawy choroby. Choroby skóry przyczyniają się do problemu natury psychicznej, a te trudności z kolei wpływają na pogorszenie się stanu skóry. Choroby skóry dlatego rozpatrywane są w aspektach psychosomatycznych, bo w ich genezie i przebiegu istotną rolę odgrywają czynniki psychiczne. Stres wpływa na powstawanie łuszczycy, ale także życie z łuszczycą stanowi silne źródło specyficznego stresu. Często praca psychoterapeutyczna niweluje objawy chorobowe związane właśnie z łuszczycą. W szczególności warto poszukać psychoterapeuty psychodynamicznego. Psychoterapia psychodynamiczna jest bowiem formą terapii, która zakłada, że objawy choroby wynikają z nieuświadomionych popędów, konfliktów wewnętrznych i napięć, które mają zostać dostrzeżone i odpowiednio zinterpretowane. Jej celem jest pomóc pacjentowi zrozumieć samego siebie i dzięki temu dać możliwość zmiany swoich utrwalonych schematów. Ważne jest uświadomienie choremu, że nieprawidłowy sposób odżywiania może w sposób niekorzystny wpływać na kondycję skóry. Źle zbilansowana dieta może nasilić objawy, zwłaszcza o podłożu hormonalnym lub alergicznym. Z tego względu niezwykle istotne jest, aby skrupulatnie pilnować tego co trafia na talerz. Dieta powinna zapewnić optymalny poziom witamin, minerałów i innych substancji niezbędnych do regeneracji. Warto unikać produktów wysoko przetworzonych, tłustych mięs, alkoholu na rzecz zwiększonej ilości warzyw i owoców. Ograniczenie spożywania cukru oraz soli również będzie miało pozytywny wpływ na kondycję skóry.
Nowe metody terapii, również w schorzeniach skóry mogą okazać się bardzo potrzebne. Wielu osobom wydaje się, że jest on obecny tylko wśród młodszej części społeczeństwa, co jest związane z okresem dojrzewania. Często jednak jest on diagnozowany u starszych osób. Wśród przyczyn jego rozwoju można wymienić spożywanie niektórych produktów zawierających znaczne ilości kwasów tłuszczowych, cukrów, a także składników pochodzenia mlecznego. Spożywanie tych dwóch ostatnich może mieć związek z uwolnieniem większej ilości insuliny, która krąży we krwi. Przyczynia się to do produkcji nowych komórek, ale hamowania usuwania tych starszych, co nasila powstawanie stanu zapalnego. Co ciekawe nabiał może być źródłem niektórych hormonów takich jak progesteron, estrogen, a nawet niewielkich ilości testosteronu. Prawdopodobnie dostarczenie ich może zwiększać ryzyko rozwoju trądziku. Warto jest więc włączyć do swojej diety chude mięso, warzywa, owoce, a także produkty pełnoziarniste. Co ciekawe nawet jednokrotne spożycie produktów takich jak frytki czy słodycze mogą zwiększać ryzyko jego wystąpienia, aż o 54 procent. Jeżeli chodzi również o mleko to jego składnikiem jest tak zwany insulinopodobny czynnik wzrostu IGF-1. Jego obecność w osoczu może przyczynić się do zwiększonej produkcji łoju, nasilając zmiany trądzikowe. Wspominając jeszcze o produktach, które mogą okazać się pomocne jeżeli chodzi o redukcję nasilenia objawów to wymienia się katechiny, występujące w zielonej herbacie, a także resweratrol, który można znaleźć w skórce czerwonych winogron, czerwonym winie, orzeszkach ziemnych. Wspomniany związek charakteryzuje się działaniem bakteriobójczym w stosunku do bakterii Propionibacterium acnes, które w dużej mierze przyczyniają się do rozwoju trądziku. Wśród innych przyczyn rozwoju trądziku wymienia się także stres, który dotyczy dużej części społeczeństwa. Spotykamy się z nim na co dzień, a wiele osób nie zna odpowiednich technik, które pozwolą go zmniejszyć. Związane jest to ze zwiększonym wydzielaniem łoju, który może przyczyniać się do pojawiania się wyprysków. Co ciekawe nawet nadmierna pielęgnacja skóry może spowodować, że zostanie ona przesuszona. To z kolei przyczynia się do zwiększonego wydzielania wspomnianego łoju. Oczywiście do tego stanu może prowadzić także brak właściwej higieny dotyczącej twarzy. Warto jest także zadbać o czystość rzeczy, które często dotykają naszej twarzy. Wśród nich wymienia się między innymi okulary, a także telefon komórkowy. Wiele w ostatnim czasie mówi się o korzystnym działaniu probiotyków. Jak się również okazuje w przypadku trądziku ich spożywanie może przynieść oczekiwane rezultaty co jest związane z działaniem ochronnym w stosunku do skóry. Chciałbym wspomnieć również o łuszczycy. W naszym kraju zachorowalność na tę chorobę wynosi około 2 procent. Istotną rolę w etiologii tej choroby odgrywają uwarunkowania genetyczne, a także utajone, przewlekłe zakażenie wirusowe lub bakteryjne. Szczyt zachorowania przypada na okres dojrzewania oraz między 50, a 60 rokiem życia. Jedna trzecia przypadków łuszczycy występuje rodzinnie. Ryzyko wystąpienia łuszczycy mogą zwiększyć niektóre czynniki. Wśród nich wymienia się infekcje paciorkowcami, różnymi gatunkami grzybów, dermatozy zapalne (ospa wietrzna, trądzik, łojotokowe zapalenie skóry), zaburzenia hormonalne, na przykład w przebiegu menopauzy. Warto zaznaczyć, że w przypadku leczenia łuszczycy w naszym kraju zaszły w ostatnim czasie korzystne zmiany, dzięki którym pacjenci mogą liczyć na lepszą jakość leczenia. Związane jest to ze wspólnym działaniem specjalistów, a także pacjentów, których działania zostały zauważone. Zmieniło się także podejście do samej choroby, którą obecnie uznaje się jako ogólnoustrojową. Nowe założenia opierają się na tym, aby w jak największym stopniu nieść pomoc pacjentom, na wczesnych etapach choroby, gdy zmiany obejmują już ponad 10 procent powierzchni ciała. Dwa lata temu wprowadzono inhibitory interleukiny 17. Efekt tego leku jest bardzo wysoki ponieważ udaje się zahamować pojawienie się prawie wszystkich zmian. U około 30-40 pacjentów z łuszczycą dochodzi do rozwoju łuszczycowego zapalenia stawów, który jest odrębną jednostką chorobową. Jeżeli nie zostanie wprowadzone odpowiednie leczenie, to może to doprowadzić do trwałego kalectwa. U chorych często dochodzi także do rozwoju zespołu metabolicznego, zdarzeń sercowo-naczyniowych, insulinooporności, cukrzycy oraz otyłości. Łuszczyca sama w sobie może zwiększać prawdopodobieństwo wystąpienia zawału, ale ma też wpływ na zdrowie psychiczne, a konkretnie rozwój depresji, stanów depresyjnych, a także lęku. Wcale nie jest rzadkim zjawiskiem podejmowanie prób samobójczych przez chorych, dla których życie z łuszczycą nie jest łatwe. Zapewniając chorym odpowiednie, nowoczesne leczenie możemy zapewnić mu, że łatwiej mu będzie funkcjonować w życiu zawodowym, rodzinnym, a także społecznym. Jeżeli chodzi o choroby skóry to wiele mówi się także o atopowym zapaleniu skóry. Przyczyna jego wystąpienia jest złożona i może obejmować czynniki środowiskowe i genetyczne. Okazuje się, że procent chorych, z dodatnim wywiadem rodzinnym w kierunku AZS wynosi aż 70 procent. Według przeprowadzanych badań okazuje się, że wraz z każdym pokoleniem dochodzi do zwiększenia przypadków zachorowań. Jak na razie nie udało się jednak ustalić jaki gen jest odpowiedzialny, za zwiększenie ryzyka jej rozwoju. Temu schorzeniu zawsze towarzyszy defekt naskórka. Związane jest to z zaburzeniem produkcji filagryny, jednego z białek warstwy rogowej wspomnianej części skóry. Mutacja genu filagryny sprawia, że naskórek nie stanowi bariery ochronnej skóry. Niewłaściwa budowa naskórka ułatwia wnikanie alergenów i ich kontaktu z komórkami układu odpornościowego. Aby doszło do pojawienia się objawów zwykle musi dojść do kontaktu z alergenem. Często jest on dostarczany z pożywieniem. Warto jest w tym momencie wspomnieć jak ważne jest karmienie piersią, jeżeli chodzi o przyszłe zdrowie dzieci. Jak się okazuje karmienie piersią przez okres około 3 miesięcy w znacznym stopniu redukuje ryzyko rozwoju atopowego zapalenia skóry. Atopowe zapalenie skóry dotyka kilkanaście procent społeczeństwa. Najczęściej pojawia się u dzieci, charakteryzuje się przewlekłym przebiegiem i ma tendencję do nawrotów. Większość z nich rozwija się przed piątym rokiem życia, i w okresie dojrzewania często dochodzi do remisji objawów. Warto jednak zaznaczyć, że osoby te przez resztę życia, w większości przypadków będa miały suchą skórę, skłonną do podrażnień. Podczas przebiegu AZS obserwuje się świąd, a zmiany pojawiają się w typowych miejscach. Są to zgięcia łokci, a także pod kolanami. Warto zaznaczyć, że punktu widzenia dzieci schorzenie to jest bardzo uciążliwe. Dzieci często są rozdrażnione, nadpobudliwe, mogą mieć problemy ze snem. To wszystko może przekładać się na wyniki w szkole, które mogą nie był w pełni satysfakcjonujące dla dziecka. Niezbyt pocieszającą wiadomością jest to, że nie wszystkie osoby w okresie dojrzewania mogą liczyć na wystąpienie remisji. Jak się okazuje AZS występujący u dorosłych może dotyczyć około 1 procenta społeczeństwa. Problemem jest to, że ta postać tego schorzenia jest najtrudniejsza do wyleczenia. Istnieją również takie przypadki, że objawy występowały w wieku dziecięcym, a potem przez wiele lat się nie ujawniały. Jak się okazuje nawet po 40-60 roku życia mogą one ponownie wystąpić. Może być to związane z wystąpieniem infekcji, stresu. Jeżeli chodzi o leczenie AZS to miejscowo stosuje się sterydy, które są w stanie zahamować stan zapalny. Gdy miejscowa terapia, nie przynosi oczekiwanych efektów to przeprowadza się leczenie farmakologiczne. Jeżeli chodzi o leczenie objawowe to stosuje się leki przeciwuczuleniowe. Nie można zapominać o natłuszczaniu skóry emolientami, nawet w przypadku remisji choroby. Wśród nowych leków przeciwzapalnych wykorzystuje się takrolimus, pimekrolimus oraz fototerapię, wykorzystując światło UVA i UVB. Co ciekawe skuteczne okazuje się stosowanie tych wszystkich metod w połączeniu. Bardzo ważną rolę odgrywają także ubrania. Bowiem najbardziej wskazane są ubrania bawełniane i oddychające. Można również dodatkowo stosować suplementy diety. Dzięki nim możliwe jest złagodzenie stanu zapalnego oraz zmniejszenie uczucia świądu. Zalicza się do nich olej z wiesiołka, olej lniany i oleje rybne. Warto jest też stosować witaminę E, która zmniejsza wysuszenie skóry i uczucie swędzenia.