Naukowcy z Japonii poczynili znaczne postępy w rozwoju dostarczania leków do organizmu poprzez znalezienie sposobu, aby skóra była „cieńsza", dzięki czemu łatwiej przechodzą przez nią leki i dostają się do krwiobiegu.
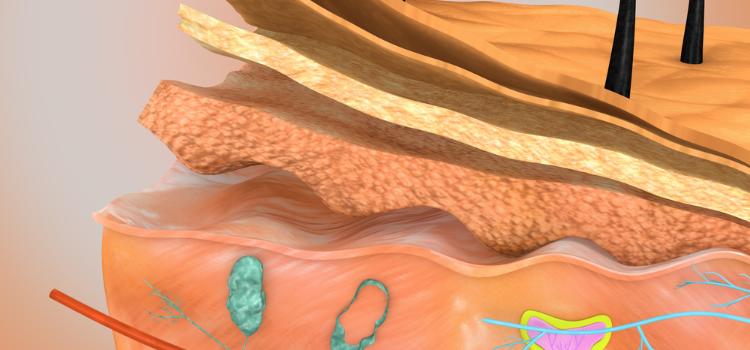
Nasza skóra daje nam nieprzepuszczalną barierę dla środowiska. To dobrze, bo to znaczy, że nasza skóra jest wodoodporna, co chroni nas przed odwodnieniem. Skóra działa również jako bariera dla naturalnych patogenów, takich jak bakterie i wirusy.
W celu podawania leków, skóra musi być przekroczona. Jest to najczęściej wykonywane przez wstrzyknięcie, które zakłóca barierę ochronną skóry, pozostawiając nas podatnymi na infekcje. Jest to też często bolesne.
Inną metodą jest podawanie leków doustnie, ale enzymatyczny rozkład leków i potencjalna toksyczność są tutaj czynnikami ryzyka. W celu dostarczenia leku przez skórę, nie uszkadzając funkcji ochronnych skóry, musi być ona „nieszczelna".
Zewnętrzna warstwa skóry składa się z martwych komórek, które są sklejane ze sobą za pomocą specjalnych tłuszczów i białek. Komórki te tworzą wielowarstwową strukturę zwaną warstwą rogową naskórka.
Bardzo niewiele leków może przechodzić przez warstwę rogową na drodze dyfuzji biernej. Aby stworzyć skórę nieszczelną, struktury pomiędzy komórkami w warstwie rogowej muszą być przerwane, bez uszkadzania komórek lub pozostawiania jej podatnej na infekcje. Leki następnie dostają się do organizmu przez skórę - aplikacja przezskórna - i dostają się do krwiobiegu lub układu odpornościowego.
Nowe metody osiągnięcia tego celu są zatem bardzo interesujące dla naukowców i firm farmaceutycznych, którzy chcą rozwijać leki do przezskórnego podania.
Korzystanie z mikroplazmy do przerzedzenia struktury skóry
Naukowcy z Japonii pracują nad innym sposobem, aby zakłócić nieprzepuszczalną warstwę rogową korzystając z leczenia atmosferyczną mikroplazmą.
Plazma to czwarty stan materii, innymi są cząstki stałe, ciecz i gaz. Plazma może być wytwarzana przez częściową jonizację gazu.
Plazma jest powszechnie stosowana do sterylizacji i obróbki powierzchni w zastosowaniach przemysłowych. Gdy powietrze atmosferyczne jest wykorzystywane w tym procesie, uzyskane osocze nazywa się plazmą atmosferyczną. Gdy osocze jest wytwarzane w bardzo małej przestrzeni, obejmującej tylko mikrometra długości, jest określane jako mikroplazma.
Naukowcy z Uniwersytetu Shizuoka w Japonii, porównali efekt leczenia w osoczu za pomocą materiałów przewodzących i nieprzewodzących w warstwie rogowej naskórka.
Zespół przedstawił swoje ustalenia na tegorocznym 63. Sympozjum American Vacuum Society (AVS), który odbył się w Nashville.
W tym badaniu, używali skóry miniaturowych świnek, jako że skóra świńska najbardziej przypomina ludzką.
Leczenie mikroplazmą prowadzi do rozszczelnienia warstw skóry, bez jej uszkodzenia
Leczenie za pomocą materiału przewodzącego spowodowało znaczące uszkodzenia skóry przez palnik plazmowy, z małymi otworami i spalonymi miejscami. Ale traktowanie skóry nieprzewodzącym materiałem za pomocą mikroplazmy atmosferycznej nie wykazywało szkodliwych skutków na skórze.
Co istotne, leczenie mikroplazmą powodowało zwiększenie przepuszczalności, co zmierzono przy użyciu specjalistycznego typu spektroskopii oraz testu barwnikowego.
Skóra jest zazwyczaj nieprzepuszczalna dla barwników, ale leczenie mikroplazmą spowodowało rozszczelnienie skóry, pozwalając barwnikowi przenikać przez warstwę rogową. Oznacza to, że leki mogą również przenikać do warstwy rogowej naskórka po leczeniu mikroplazmą i mogą być wchłaniane przez skórę.
Połączenie osłabionego całkowitego odbicia (Attenuated Total Reflectance-ATR) i spektroskopii w podczerwieni z transformacją Fouriera (Fourier Transformed Infrared-FTIR) było użyte do zbadania struktury skóry po obróbce mikroplazmą.
Technika ta wykazała, że nie było zmiany w budowie chemicznej skóry i, że nie została ona uszkodzona.
Przedstawione dane wskazują, że leczenie mikroplazmą może być stosowane w celu poprawy dostarczania przezskórnego leków.
Autorzy jednak zauważyli w ich najnowszej publikacji w czasopiśmie „Biofabrication", że „napromieniowanie mikroplazmą żywego organizmu (w tym ludzi) i efekt zastosowanej fali napięcia musi zostać potwierdzony w kolejnych badaniach klinicznych".
Praca ta pokazuje, że potrzebne są innowacyjne rozwiązania w celu rozwiązania problemu przezskórnego dostarczania leków.
„Umieszczenie na skórze materiału przewodzącego spowodowało wypalenia plam na skórze przez strumień plazmy, podczas gdy w czasie leczenia skóry mikroplazmą wykazano niewielkie uszkodzenia fizyczne", dodaje na koniec współautor badania dr Marius Blajan z Shizuoka University.
Źródło: medicalnewstoday.com














Komentarze
[ z 6]
Celne spostrzeżenie. W końcu nie od dzisiaj wiadomo, że powierzchnia ciała może stanowić dobry sposób podawania leków dla pacjentów, Zwłaszcza właśnie przy zapewnieniu dobrego przewodnictwa skóry. Podawanie leków poprzez nałożenie ich na powierzchni ciała może być sposobem skutecznym dla podaży substancji aktywnych z pominięciem układu pokarmowego, albo dla przetransportowania ich w konkretne miejsce na ciele (dotyczy to na przykład leków przeciwbólowych stosowanych w leczeniu miejscowych dolegliwości). Zwiększone przewodnictwo skóry jakie występuje u dzieci, albo u osób starszych w przypadku uszkodzenia powierzchni ciała (rany lub rozległego poparzenia) stwarza warunki dogodne dla wchłaniania się substancji aktywnych tym sposobem. Co innego u pacjentów starszych, u których leki nie są tak łatwo wchłanianie do wnętrza ciała kiedy skóra jest grubsza i stanowi skuteczną barierę chroniącą przed wchłanianiem do wnętrza ciała człowieka. Może dzięki skupieniu się na tym problemie i opracowywaniu metod kontrolowanego uszkadzania powierzchni skóry udało by się stworzyć terapie umożliwiające wchłanianie substancji aktywnych z pominięciem układu pokarmowego przy możliwie dużej kontroli ilości leku jaka dostanie się do wnętrza ciała, a tym samym jej ostatecznego stężenia w organizmie.
Wydaje mi się, że chociaż może w innej formie, to jednak takie metody zwiększania możliwości przyjmowania leków poprzez powierzchnię skóry istniały już wcześniej. Przynajmniej w kosmetologi, a także w szeroko pojętej dziedzinie medycyny estetycznej. Spotkałam się na przykład z rolerami, które zaopatrzone w mikroskopijne igiełki wywoływały mikrouszkodzenia powierzchni powłok skórnych, co umożliwiało później podawanie tą drogą substancji mających wpływać na odżywienie i poprawę stanu skóry. Skoro z powodzeniem ta metoda sprawdza się dla poprawy wyglądu, nie widzę przeszkód, aby nie próbować znaleźć podobnego zastosowania w innych gałęziach medycyny i tym sposobem dążyć do zwiększenia skuteczności jakiejś terapii lub też ograniczenia skutków ubocznych wynikających z jej stosowania. Szczególnie duże znaczenie może to mieć u tych osób, u których układ pokarmowy jest wyjątkowo wrażliwy lub w przypadku leków znacznie uszkadzających nabłonek lub śluzówkę żołądka, jelit i tym podobnych.
Nie jestem zaskoczony pomysłem, bo fakt, że skóra może być całkiem przyjazną dorgą do podawania leków wydawał się być znany od lat. Zwłaszcza jeśli tak jak zauważyły moje poprzedniczki, substancja może wykazywać tendencje do uszkadzania śluzówki lub nabłonka układu pokarmowego. Warto wtedy mieć na względzie tą możliwość wyboru drogi podania. Zwłaszcza jeśli zostaną opracowane skuteczne sposoby zwiększenie przepuszczalności, czy to poprzez uszkodzenie bariery jaką tworzą powłoki skórne czy w inny sposób. Warto jednak przy okazji nie zapominać, że nie dla wszystkich leków o właściwościach uszkadzających nabłonek dróg pokarmowych taka droga podania musi być odpowiednią. Należy pamiętać między innymi o lekach o działaniu przeciwzapalnym, iż niekoniecznie nawet w przypadku podania w innej formie niż doustna, mogą one być w takim samym stopniu szkodliwe dla śluzówki żołądka. Dzieje się tak dlatego, że nie tyle same leki działają drażniąco na drogi pokarmowe, ale główne działanie opiera się na zmniejszaniu wydzielania prostaglandyn stanowiących o produkcji bariery osłonnej i chroniącej przed uszkodzeniami. Dlatego też nie jest możliwe, aby poprzez podanie przez skórne ograniczyć niekorzystne działanie tych leków. A właśnie niesterydowe leki przeciwzapalne zdają się stanowić całkiem sporą grupę substancji, które próbuje się stosować miejscowo celem zmniejszenia obrzęku, czy stanu zapalnego mięśni, stawów, więzadeł czy innych tkanek. Zwłaszcza umiejscowionych na kończynach. Jeśli zastosuje się je na skórę uprzednio specjalnie przygotowaną do zmniejszenia siły i trwałości bariery ochronnej jaką stanowi można mieć do czynienia z sytuacją, kiedy leki w dużym stopniu przenikną do krwioobiegu i poza działaniem miejscowym będziemy mieć do czynienia również z działaniem ogólnym na cały organizm, a co za tym idzie- również z ogólnymi powikłaniami. Należy o tym pamiętać. Zwłaszcza jeśli zaczniemy korzystać z metod celowanych w zmniejszenie trwałości bariery mechanicznej skóry dla zwiększenia stopnia jej przepuszczalności.
Sprytny pomysł dzięki któremu można zapobiec bólowi oraz powikłaniom związanym z iniekcja podskórną. Leki trudno przechodzą przez skórę. W zależności od ich składu i charakteru podłoża wyróżniamy te które przychodzą łatwo i inne dla których skóra zasadzie jest nieprzepuszczalna. Oczywiście bywają wyjątki: niektóre substancje bardzo łatwo przechodzą przez skórę, a w dodatku mają bardzo wąski zakres terapeutyczny moga stanowić zagrożenie dla życia pacjenta który zastosuje leki w nieprawidłowej dawce. Leki stosowane na skórę tak samo jak te podawane drogą dożylną jak i doustną mają swoją dawkę. Przykładem mogą być glikokortykosteroidy, które same powodują że skóra staje się coraz cieńsza. W dodatku dobrze wchłaniają się i rozsmarowane na zbyt dużej powierzchni czyli zapewne podane też w zbyt dużej dawce mogą stanowić zagrożenie szczególnie dla dzieci. Nie można lekceważyć tej drogi podania. Stanowi ona przyszłość i warto pracować nad rozwojem rozwiązań pozwalających na lepsze przenikanie substancji przez barierę naskórka.
Prosta rzecz, a jak się okazuje w dalszym ciągu nie jest odpowiednio wykorzystywana celem niesienia pomocy pacjentom i usprawnienie absorpcji leków podawanych powierzchniowo na skórę w leczeniu miejscowych zmian. To ciekawe, że dla lekarzy i świata medycznego tworzenie nieszczelnej skóry, która ułatwiała by przyswajanie substancji farmakologicznych wydaje się być czymś nowym i wcześniej nie znanym, podczas gdy nie mam wątpliwości, że dla osób wykonujących specyficzne zawody byłoby to czymś oczywistym i jednocześnie zjawiskiem wykorzystywanym od dawna i to z bardzo pozytywnym skutkiem. Na przykład tatuażyści, jako osoby nie posiadające jakiegokolwiek wykształcenia medycznego (a przynajmniej tak jest w przeważającej większości przypadków) nie mają prawa podawać zastrzyków żadnego rodzaju swoim klientom celem łagodzenia bólu na jaki ci narażeni są w czasie wykonywania tatuażu. Tymczasem okazuje się, że tatuażystom powszechnie znane jest zjawisko lepszej przepuszczalności skóry w momencie uszkodzenia jej powierzchni co wykorzystywane jest celem podawania substancji przeciwbólowej, która normalnie nie wykazuje działania powierzchniowego, albo jest ono na tyle ograniczone, że właściwie mogłoby być ignorowane. Skoro osoby bez wykształcenia medycznego znają ten efekt i z powodzeniem go wykorzystują, to z jakiego powodu lekarze mieliby z tego rezygnować. Szczególnie, że przecież podanie miejscowe leków jest jedną z mniej inwazyjnych i bezpieczniejszych metod, a jednocześnie należących do jednych z prostszych do samodzielnego podania przez pacjenta u siebie w domu czy leczonego w warunkach ambulatoryjnych.
Coś w podobnym temacie,fajnie rozbudowany temat: Metody zwiększania przenikania substancji leczniczych przez skórę. Są to Badania autorstwa: p. Krzysztofa Cal, Justyny Stefanowskiej z Katedry i Zakładu Farmacji Stosowanej Gdańskiego Uniwersytetu Medycznego. Przez wiele lat skóra była miejscem aplikacji leków dermatologicznych, stosowanych w miejscowym leczeniu jej schorzeń. Obecnie coraz większe znaczenie mają preparaty aplikowane na skórę w celu leczenia stanów zapalnych tkanek położonych głębiej (mięśni i stawów) oraz preparaty podawane w celu wywołania działania ogólnego. Działanie leku nieograniczone tylko do skóry, pomimo podania go na jej powierzchnię, możliwe jest dzięki wchłanianiu substancji leczniczych przez skórę do głębiej położonych tkanek lub do krwiobiegu . Przezskórne podanie leku w celu wywołania działania ogólnego posiada szereg istotnych zalet, a wśród nich: – pozwala uniknąć efektu pierwszego przejścia (metabolizm wątrobowy), – eliminuje potencjalny rozkład substancji leczniczej w przewodzie pokarmowym, – eliminuje działania niepożądane tej substancji na przewód pokarmowy, – eliminuje interakcje substancji leczniczej z pokarmem i innymi lekami podawanymi doustnie, – pozwala uzyskać efekt terapeutyczny po wchłonięciu niższych dawek, – szybkość wchłaniania substancji leczniczej zależy od szybkości jej uwalniania (dotyczy transdermalnych systemów terapeutycznych), – pozwala zmniejszyć częstotliwość aplikacji leków o krótkim biologicznym okresie półtrwania, co jest szczególnie ważne w terapii chorób przewlekłych (dotyczy transdermalnych systemów terapeutycznych). Lipofilowość najbardziej zewnętrznej warstwy skóry – martwej warstwy rogowej (stratum corneum) – powoduje, że przenikaniu przez skórę ulegają przede wszystkim substancje lipofilowe (log P w zakresie 1–3), niepolarne (niejonowe) i o niskiej masie cząsteczkowej (<500 Da), choć i tak przenikanie tego typu związków przez skórę jest często niewystarczające do wywołania działania terapeutycznego. Istnieje więc konieczność zwiększenia lub nawet umożliwienia przenikania substancji leczniczych przez skórę, zarówno w odniesieniu do substancji liofilowych, jak i hydrofilowych. Modyfikacje cząsteczek substancji leczniczych, dobór odpowiedniej postaci leku, inkorporacja leku w nośniki Proleki są to prekursory substancji aktywnej, które ulegają enzymatycznym i/lub chemicznym przemianom w warunkach in vivo i uwalniają już aktywny/właściwy lek, który wywołuje pożądany efekt terapeutyczny. W przypadku gdy cząsteczka leku charakteryzuje się słabymi właściwościami penetracyjnymi, najczęściej z powodu niskiej lipofilowości, przenikanie może być zwiększone przez zmianę struktury chemicznej cząsteczki i zwiększenie jej lipofilowości, co poprawia zdolność przenikania i dyfuzji w układzie podłoże/stratum corneum. Skóra zawiera znaczące ilości niespecyficznej esterazy, stąd też, na przykład, estry sterydów zapewniają lepsze miejscowe działanie przeciwzapalne niż niemodyfikowany steryd, ponieważ lipofilowe części molekuł przyłączone do cząsteczki sterydu (na przykład kwas walerianowy i betametazon) zwiększają wchłanianie do stratum corneum. Proleki są tworzone najczęściej przez kowalencyjne wiązanie aktywnej substancji z nieaktywną cząsteczką za pomocą wiązania estrowego. Proleki są eksperymentalnie wykorzystane do zwiększenia przezskórnego przenikania substancji, takich jak: niesteroidowe leki przeciwzapalne, β-blokery, substancje przeciwnowotworowe. Obdarzone ładunkiem cząsteczki przenikają przez lipidową stratum corneum tylko w niewielkim stopniu. Metoda par jonowych wykorzystuje połączenie naładowanej cząsteczki z obdarzoną przeciwnym ładunkiem cząsteczką leku – w ten sposób ładunek jest tymczasowo neutralizowany. Przeciwnie naładowane jony są związane siłami coulombowskimi. Pary jonowe z łatwością przenikają przez lipidy warstwy rogowej i dysocjują w żywych warstwach naskórka. Przykładami wykorzystania par jonowych są ibuprofen z trietyloaminą oraz równomolowe mieszaniny kwasu salicylowego z aminami alkilowymi. Najnowsze badania nad parami jonowym dotyczą połączeń indapamidu z kwasami organicznymi oraz kwasu aminolewulonowego z kwasem solnym i etanolem. Aktywność termodynamiczna, układy przesycone Największe przenikanie leku przez skórę występuje, gdy cząsteczka ma maksymalną aktywność termodynamiczną w podłożu. W stanie nasycenia występuje równowaga między frakcją nierozpuszczoną i roztworem, a aktywność termodynamiczna wynosi 1. Układ przesycony może być otrzymany przez odparowanie lotnego współrozpuszczalnika, ochłodzenie ogrzanego nasyconego roztworu do temperatury skóry lub przez absorpcję wody ze skóry do formulacji. Mieszaniny eutektyczne - Cząsteczka może dyfundować przez skórę tylko wtedy, gdy jest w postaci rozpuszczonej. Układ eutektyczny jest to mieszanina dwóch lub więcej substancji, które nie reagują ze sobą tworząc nową substancję, ale której temperatura topnienia jest niższa niż temperatura topnienia poszczególnych składników, co zwiększa rozpuszczalność i wchłanianie leku. Dużym sukcesem było wprowadzenie na rynki produktów leczniczych EMLA® (mieszanina lidokainy i prilokainy) oraz S-Caine® (miesznina lidokainy i tetrakainy). Obie mieszaniny mają temperaturę topnienia niższą niż temperatura pokojowa i są aplikowane w postaci kremu. Podłoże preparatu S-Caine® tworzy na skórze przylegającą warstwę, dzięki czemu dodatkowa okluzja nie jest wymagana. Powodzenie kremu EMLA® zapoczątkowało badania nad mieszaninami eutektycznymi zawierającymi inne leki, takie jak: testosteron, ibuprofen oraz propranolol. Liposomy są to kuliste pęcherzyki złożone z jednej lub kilku koncentrycznie ułożonych, podwójnych warstw lipidów, których rdzeń stanowi kropla wody. Substancje hydrofilowe są inkorporowane w wodnym rdzeniu, a substancje lipofilowe w otoczce lipidowej. Warstwa lipidowa jest utworzona zazwyczaj z fosfolipidów i cholesterolu, jako substancji stabilizującej. Liposomy jako nośniki leków do podawania przezskórnego wzbudziły nieuzasadniony entuzjazm. Są one zbyt duże i za mało elastyczne, aby mogły łatwo penetrować i przenikać warstwę rogową. Liposomy mogą być absorbowane przez stratum corneum, gdzie w górnych jej warstwach następuje fuzja lipidowej otoczki i uwolnienie substancji leczniczej, która może następnie swobodnie dyfundować do głębszych warstw. Lipidy tworzące otoczkę liposomów mogą również pełnić rolę promotorów wchłaniania. Dużym problemem ograniczającym zastosowanie liposomów jest ich niestabilność. W celu zwiększenia ich elastyczności i trwałości proponowany jest szereg modyfikacji, na przykład elastyczne liposomy utworzone z polisorbatu do przezskórnego podawania retinolu. Transferosomy Transferosomy są elastycznymi liposomami, zbudowanymi z fosfolipidów, zazwyczaj z lecytyny, oraz surfaktantów: cholanu sodu, deoksycholanu sodu, polisorbatu 80, które nadają im elastyczność; zawierają również kilka procent etanolu. Transferosomy łatwo ulegają odkształceniom i dlatego są zdolne przenikać przez warstwę rogową. Po aplikacji na skórę formulacja, w której zawarte są transferosomy wysycha, a one same zaczynają tracić wodę, co powoduje ich spłaszczenie i skręcenie. W celu utrzymania stabilności osmotycznej transfersomy penetrują głębiej stratum corneum, gdzie zawartość wody jest większa. Transferosomy zostały z powodzeniem wykorzystane do przezskórnego podawania licznych substancji leczniczych, takich jak retinol, diklofenak, triamcynolon, deksametazon, metotreksat, ketotifen, zydowudyna, etinylestradiol. Ketoprofen w postaci transferosomów znajduje się obecnie w fazie III badań klinicznych. Liposomy i transfersomy zawierają do 10% etanolu. Etosomy są to liposomy, zbudowane głównie z fosfolipidów, zawierające 20–45% etanolu. Mechanizm działania etosomów na wzrost przeskórnej penetracji nie jest do końca znany. Zarówno etanol, jak i fosfolipidy wchodzące w ich skład mogą pełnić rolę promotorów wchłaniania, jednak etosomy są znacznie lepszymi promotorami wchłaniania niż wodno-etanolowe lub etanolowe roztwory fosfolipidów. Wydaje się, że najpierw etanol zaburza uporządkowany układ lipidów w stratum corneum, a następnie etosomy penetrują warstwę rogową skóry. Etosomy zwiększają przenikanie przez skórę ketotifenu, minoksydylu, testosteronu, acyklowiru, chlorowodorku triheksyfenidylu, kanabidiolu. W niektórych krajach zarejestrowany jest krem „Supra-Vir”, zawierający acyklowir inkorporowany w etosomach, a erytromycyna oraz klindamycyna w tych nośnikach jest obecnie w fazie badań klinicznych. Polimerosomy są to amfifilowe cząstki przypominające swoją dwuwarstwową budową błony biologiczne. Zamiast łańcuchów fosfolipidowych składają się z syntetycznych kopolimerów, umożliwiają aplikowanie zarówno związków lipofilowych, jak i hydrofilowych. Wykazują dużą stabilność i biozgodność. W polimerosomach są zamykane substancje lecznicze, enzymy, peptydy oraz przeciwciała o działaniu miejscowym lub ogólnym. W porównaniu do liposomów polimerosomy są bardziej elastyczne i w związku z tym bez przeszkód pokonują barierę warstwy rogowej. Niosomy są zbudowane z niejonowych związków powierzchniowo czynnych. W porównaniu do liposomów są one bardziej elastyczne i stabilne, jednak często ograniczają przenikanie leków przez skórę . Katesomy są to niefosfolipidowe pęcherzyki obdarzone ładunkiem dodatnim. Są stosowane do podawania substancji rozpuszczalnych w tłuszczach, na przykład pochłaniających promieniowanie UV i ceramidów lub substancji leczniczych rozpuszczalnych w wodzie, na przykład pantenolu. Stałe nanocząstki lipidowe Inkorporowanie leków w nanocząstki lipidowe pozwala ominąć problemy związane ze słabą rozpuszczalnością substancji leczniczych w wodzie oraz ich stabilnością. Rozmieszczenie inkorporowanego leku w nanocząstce zależy od właściwości poszczególnych składników (lipidów, surfaktantów i substancji leczniczej) oraz od metody otrzymywania. Lek może być równomiernie rozproszony w matrycy nanocząstki lub być obecny w rdzeniu albo otoczce. Lokalizacja substancji leczniczej w nanocząstce wpływa na szybkość uwalniania. Prowadzone są liczne badania nad zastosowaniem stałych nanocząstek lipidowych do przezskórnego podawania leków, takich jak: isotretinoina, flurbiprofen, ketoprofen, naproksen, prednikarbat, retinol. Wydaje się, że największą szansę powodzenia ma zastosowanie stałych nanocząstek lipidowych w kosmetykach, zwłaszcza w kremach z filtrami przeciwsłonecznymi oraz w preparatach do podawania substancji leczniczych do mieszków włosowych. Mikroemulsje są to układy składające się z fazy wodnej i olejowej oraz surfaktantów. Mikroemulsje uważane są za bardzo dobre płynne nośniki leków, gdyż charakteryzują się dużą stabilnością, łatwością formulacji, małą lepkością, zwiększeniem rozpuszczalności substancji leczniczej oraz małymi rozmiarami kropli. Modyfikacje właściwości warstwy rogowej skóry Okluzja powoduje zwiększenie nawodnienia warstwy rogowej naskórka poprzez uniemożliwienie parowania wody ze skóry. W celu wytworzenia warunków okluzyjnych stosuje się nieprzepuszczalne dla pary wodnej folie, a także specjalne opatrunki. Okluzję zapewnia również wazelina lub preparaty silikonowe, a więc podłoża niemające powinowactwa do wody i nieprzepuszczające pary wodnej. Warunkom okluzyjnym towarzyszy często zwiększenie przepływu krwi w naczyniach skórnych oraz podwyższenie temperatury powierzchni skóry. Wszystkie te czynniki zwiększają przenikanie leków przez skórę. Okluzja została wykorzystana do zwiększania wchłaniania leków znieczulających miejscowo aplikowanych przed drobnymi zabiegami na skórze. Substancje te charakteryzują sie właściwościami hydrofilowymi, a więc w standardowych warunkach aplikacji nie przenikałyby przez warstwę rogową skóry. Okluzja zalecana jest też przy aplikacji niektórych kortykosteroidów, na przykład w zapaleniach skóry czy łuszczycy. Okluzja występuje także przy aplikacji systemów transdermalnych. Niestety, warunki okluzyjne przy dłuższym stosowaniu mogą powodować macerację skóry, a zwiększona wilgotność sprzyja rozwojowi bakterii. Kortykosteroidy stosowane w sposób niekontrolowany w warunkach okluzyjnych mogą wywoływać zmiany zanikowe skóry i, na skutek zbyt dużego wchłaniania do krwi, ogólnoustrojowe działania niepożądane. Również w przypadku wielu innych leków nieświadome stworzenie warunków okluzyjnych może być powodem ich nadmiernego wchłaniania i wystąpienia działań niepożądanych. Promotory wchłaniania (sorpcji) przenikają do warstwy rogowej i zwiększają jej przepuszczalność, głównie poprzez zaburzenie układu lipidów międzykomórkowych. Idealny promotor sorpcji powinien charakteryzować się następującymi właściwościami: – szybko przenikać do warstwy rogowej skóry i ulegać tam czasowej kumulacji; – wywoływać odwracalne zmiany w przepuszczalności stratum corneum; – być nieaktywny farmakologicznie; – być nietoksyczny, niedrażniący i nieuczulający; – nie wchodzić w niekorzystne interakcje z innymi składnikami preparatu; – być organoleptycznie akceptowalny – bezwonny i bezbarwny. Istotną cechą charakteryzującą bezpieczny promotor sorpcji jest jego odwracalne działanie, tak aby po aplikacji preparatu przywrócona została bariera warstwy rogowej. Przywrócenie stratum corneum pełnej funkcji bariery następuje wraz z naturalną eliminacją promotora sorpcji z tej warstwy. Przede wszystkim promotor sorpcji, tak jak i inne substancje podawane na skórę, ulega z czasem dyfuzji do naskórka i krążenia ogólnego. Eliminacja lotnych substancji (na przykład etanolu lub terpenów) może także zachodzić na drodze parowania, co jest z pewnością korzystniejsze, ponieważ zmniejsza niebezpieczeństwo wchłaniania promotora sorpcji do krwi. Najczęściej jako promotory sorpcji wykorzystywane są alkohole (etanol), glikole (glikol propylenowy), nienasycone kwasy tłuszczowe (kwas olejowy), terpeny (mentol). Rzadziej w pracach doświadczalnych wykorzystuje się azon, sulfotlenki (dimetylosulfotlenek), substancje powierzchniowo czynne (surfaktanty) i inne związki z grup podanych wyżej. Specyficznym promotorem sorpcji jest woda – silne nawodnienie warstwy rogowej powoduje zmianę jej przepuszczalności. Mechanizm działania promotorów wchłaniania zależy głównie od ich polarności. Związki te umiejscawiając się w warstwie rogowej naskórka mogą, w zależności od właściwości fizykochemicznych: – zaburzać uporządkowany układ lipidów międzykomórkowych warstwy rogowej, – upłynniać lub rozpuszczać lipidy międzykomórkowe, – zmieniać hydratację grup polarnych lipidów. Nie bez znaczenia jest fakt, że dzięki własnej rozpuszczalności w lipidach warstwy rogowej, promotory sorpcji zwiększają rozpuszczalność substancji leczniczej w tej warstwie, zwiększając w ten sposób jej współczynnik podziału między stratum corneum a podłoże. Metody i urządzenia wykorzystujące prąd elektryczny W jonoforezie, jako czynnik zwiększający wchłanianie leku, wykorzystany jest prąd elektryczny przepływający między dwoma elektrodami (anodą i katodą) umieszczonymi na skórze. Metoda ta służy głównie do podania substancji dysocjujących, a więc najtrudniej ulegających wchłanianiu. Substancja ulegająca dysocjacji jest obecna w roztworze (również w postaci żelu) i aplikowana w ten sposób, że pozostaje w kontakcie z elektrodą o tym samym ładunku (dodatnim lub ujemnym). Druga elektroda umieszczona jest w innym miejscu i zamyka obwód elektryczny. W momencie włączenia przepływu prądu jony substancji leczniczej są odpychane od elektrody pod którą się znajdują i migrują do elektrody o przeciwnym ładunku. Proces ten zachodzi w całej grubości skóry Nie bez znaczenia jest fakt, że już pod wpływem samego prądu elektrycznego przepuszczalność skóry zwiększa się na skutek zaburzenia układu międzykomórkowych lipidów stratum corneum. Metoda jonoforezy umożliwia nie tylko dostarczanie przez skórę substancji w postaci jonowej, ale także zwiększa przez nią przenikanie leków niezdysocjowanych. Wykorzystuje się tu zjawisko elektroosmozy, czyli migracji endogennych jonów Na+ do katody, czemu towarzyszy również migracja cząsteczek wody z rozpuszczoną substancją leczniczą. Jonoforeza została wykorzystana w jonoforetycznych transdermalnych systemach terapeutycznych zawierających lidokainę z epinefryną (LidoSite® lub fentanyl (IonsysTM). Zjawisko elektroporacji polega na wytworzeniu wodnych kanałów w międzykomórkowych warstwach lipidowych stratum corneum pod wpływem krótkich (mikro- do milisekund) impulsów elektrycznych (napięcie 10–1000 V). Podejrzewa się, że przyłożone napięcie powoduje również topienie się lipidów warstwy rogowej, dodatkowo zwiększając jej przenikalność. Na uwagę zasługuje fakt, że dzięki zastosowaniu elektroporacji można podawać przezskórnie także substancje wielkocząsteczkowe. Sonoforeza (fonoforeza) wykorzystuje energię fal dźwiękowych do zwiększenia przenikania substancji przez skórę. Pod wpływem przyłożonych ultradźwięków w przestrzeniach międzykomórkowych warstwy rogowej powstają pęcherzyki gazowe, które zaburzają układ lipidów i powodują zwiększenie przestrzeni międzykomórkowych. Dodatkowo, w miejscu działania ultradźwięków zwiększa się o kilka stopni temperatura tkanki. Sonoforeza wykorzystywana jest do aplikacji leków w nerwobólach, chorobach zwyrodnieniowych i zapalnych stawów i mięśni. Metody omijające lub usuwające warstwę rogową skóry Tape-stripping jest metodą polegającą na zastosowaniu taśmy adhezyjnej i usuwaniu warstwy rogowej za pomocą jej kolejnych odcinków, a następnie aplikacji leku na odsłonięty żywy naskórek. Metoda ta jest niedroga, ale nie zapewnia powtarzalności wchłaniania i może być nieakceptowana przez pacjentów w rutynowym stosowaniu. Ablacje: Warstwa rogowa skóry może być także usunięta za pomocą metod ablacyjnych. Ablacja termiczna pozwala przerwać ciągłość stratum corneum bez naruszenia głębiej położonych tkanek. Wysoka temperatura działa tylko na warstwę rogową skóry przez milisekundy, w tym czasie powstają pory o średnicy 30–70 μm. Na tak przygotowaną skórę nakładany jest preparat z substancją leczniczą. Ablacja „ssawkowa” wykorzystuje próżnię do wytworzenia pęcherza na skórze. Następnie stosowany jest epidermatom, za pomocą którego usuwany jest powstały pęcherz. Dermabrazja i mikronacięcia wykorzystują cząsteczki tlenku glinu do zdzierania/uszkadzania stratum corneum. Systemy ablacji termicznej PassPortTM i ViaDermTM są na etapie badań klinicznych. System PassPortTM zawiera szczepionki, interferon, erytropoetynę lub fentanyl, a system ViaDermTM – granisetron lub parathormon. Udaną próbą ominięcia bariery warstwy rogowej są plastry zawierające mikroigły o długości 150–1500 µm i grubości 50–250 µm przy podstawie i 1–25 µm na końcu mikroigły. Nakłuwają one skórę, tworząc mikrootwory w warstwie rogowej skóry i dzięki temu zwiększają jej przepuszczalność. Substancja lecznicza, niezależnie od właściwości fizykochemicznych, przenika bezpośrednio do żywych warstw skóry. Wymiary mikroigieł gwarantują minimalne uszkodzenie stratum corneum, z możliwością jej szybkiej odbudowy – powstałe mikrootwory zanikają już po 2 godz. od usunięcia igieł lub po 24 godz. w warunkach okluzyjnych. Aplikacja systemów mikroigłowych jest praktycznie bezbolesna, gdyż mikroigły nie docierają do zakończeń nerwowych obecnych w skórze. Mikroigły są najczęściej wykonane ze stali nierdzewnej, tytanu lub stopu żelaza i niklu oraz odpowiednich polimerów. Wyróżnić można cztery główne rodzaje systemów mikroigłowych – systemy (plastry) z mikroigłami tylko nakłuwającymi warstwę rogową, po czym następuje aplikacja właściwego preparatu, – systemy z mikroigłami powleczonymi substancją leczniczą, co zapewnia szybkie uwolnienie leku, – systemy z inkorporowaną w mikroigłach substancją leczniczą, mikroigły tego typu są zbudowane z polimerów biodegradowalnych lub rozpuszczalnych w wodzie, a po aplikacji pozostają w skórze zapewniając kontrolowane podawanie leku, – systemy z mikroigłami przeznaczonymi do wykonywania mikrowstrzyknięć roztworów/zawiesin substancji leczniczej. Systemy mikroigłowe z parathormonem są obecnie w trakcie badań klinicznych, a także prowadzone są badania nad systemami mikroigłowymi z naltreksonem, lekami peptydowymi oraz szczepionkami. Wstrzykiwacze bezigłowe Wstrzyknięcia bezigłowe są alternatywną metodą doskórnego/przezskórnego podania leku bez użycia igły i strzykawki. Substancja lecznicza jest wstrzykiwana z odpowiednio dużą prędkością (>100 m/s) i siłą potrzebną do przebicia warstwy rogowej, co uzyskuje się dzięki wykorzystaniu sprężonego gazu. Wyróżnia się wstrzykiwacze bezigłowe jednorazowego i wielokrotnego użytku, a wstrzyknięcia – proszkowe i płynne. Wstrzyknięcia bezigłowe bywają bolesne i mogą powodować zaczerwienienie, mrowienie, nadmierną pigmentację lub przebarwienia w miejscu podania. Wstrzyknięcia bezigłowe są stosowane w służbach wojskowych do różnych szczepień oraz badane pod kątem szczepień masowych ludności, a także podawania insuliny, hormonu wzrostu czy leków przeciwnowotworowych. Na przestrzeni ponad 50 lat przezskórna aplikacja leków znalazła swoje miejsce w terapii wielu chorób. Większość metod zwiększania przenikania substancji leczniczych przez skórę opiera się na procesie dyfuzji biernej, często z zastosowaniem promotorów sorpcji lub odpowiednich nośników i dotyczy głównie substancji małocząsteczkowych o właściwościach lipofilowych. Nowoczesne metody zwiększania wchłaniania leków przez skórę, takie jak metody wspomagane prądem elektrycznym czy też metody omijające barierę warstwy rogowej, dają nadzieję na zwiększenie w niedługim czasie zakresu aplikowanych przezskórnie substancji leczniczych i poszerzenie obszarów zastosowań terapeutycznych.