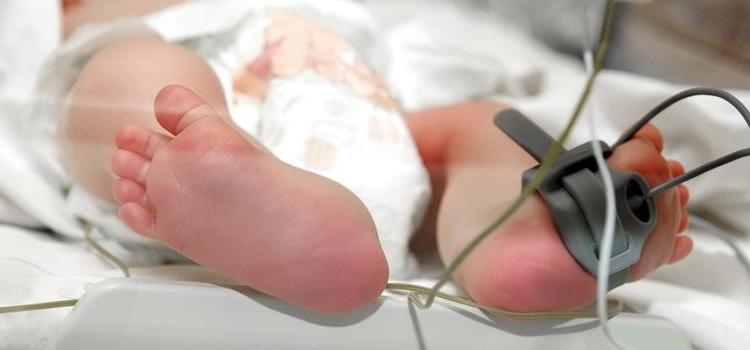
W nowe inkubatory i ciepłe gniazdka dla wcześniaków wyposażona została Klinika Neonatologii Wojewódzkiego Szpitala Zespolonego w Kielcach. Kupione zostały łącznie: trzy inkubatory zamknięte oraz trzy hybrydowe, a także dwa ciepłe gniazdka. Aparatura jest niezbędna, by ratować i leczyć dzieci urodzone przedwcześnie.
Obok inkubatorów zamkniętych, do kliniki kupiono również otwarte, tak zwane hybrydowe, czyli takie, w których można mechanicznie podnieść kopułę z panelem grzewczym, na odpowiednią wysokość i wówczas ciało dziecka jest ogrzewane, a jednocześnie, personel medyczny ma nieograniczony dostęp do noworodka. W takich warunkach, wcześniakowi można bez problemu założyć m.in.: wkłucie centralne do podawania leków, żywienia pozajelitowego.
– Leczymy wiele noworodków i po prostu nam inkubatorów brakuje – powtarza Grażyna Pazer – kierownik Kliniki Neonatologii WSzZ, która podkreśla, że aparatura pracuje bez ustanku.
Na neonatologię WSzZ kupiono także dwa, nowe ciepłe gniazdka, czyli łóżeczka wyposażone w specjalny materac grzewczy, który zapewnia noworodkowi odpowiednią temperaturę.
W Wojewódzkim Szpitalu Zespolonym w Kielcach urodziło się w zeszłym roku ponad 1900 dzieci, z czego około 10 procent przyszło na świat przedwcześnie.
Nowe inkubatory trafiły zarówno do części Kliniki Neonatologii w budynku głównym szpitala, jak i na Patologię i Intensywną Terapię Noworodka w pawilonie pediatrycznym WSzZ. Sprzęt kosztował łącznie ponad 550 tysięcy złotych. Kupiono go za środki własne szpitala. Klinika dysponuje w tej chwili prawie 30 inkubatorami i 10 ciepłymi gniazdkami.
Źródło: Wojewódzki Szpital Zespolony w Kielcach














Komentarze
[ z 4]
Bardzo dobrze że jest taki sprzęt do ratowania życia
Cieszy mnie fakt, że szpital inwestuje w nowoczesną aparaturę. Jestem pod wrażeniem tym bardziej, że nie dostał dodatkowego dofinansowania, tylko użyto środków własnych. Szkoda, że w naszym kraju na wiele rzeczy nie brakuje pieniędzy, podczas gdy trzeba zbierać gorsz do grosza na tak istotne sprzęty. Każde dziecko po urodzeniu powinno być objęte jak najlepszą opieką i nie może zdarzyć się sytuacja, w której czegoś będzie brakowało.
Ciekawe kroki podjęto między innymi w Zielonej Górze. Egzaminy praktyczne w sesji letniej zostały przeprowadzone właśnie w centrum symulacji. Obecna jest tutaj profesjonalna sala operacyjna, porodowa, szpitalny oddział ratunkowy, a także sale, w których oceniane są praktyczne umiejętności przyszłego lekarza. Taka forma egzaminu pozwala w odpowiedni sposób ocenić zdającego. Egzamin jest rejestrowany, a zdający jest wcześniej poinformowany, jakimi umiejętnościami musi się wykazać. Dzięki symulatorom i zaawansowanemu sprzętowi w warunkach kontrolowanych można przećwiczyć nawet najtrudniejsze procedury. Jakiś czas temu skierniewicka uczelnia uruchomiła monoprofilowe centrum symulacji medycznej, umożliwiające prowadzenie zajęć praktycznych na kierunku pielęgniarstwa w warunkach w znacznym stopniu zbliżonych do realnych. Na przygotowanie siedmiu sal z fantomami ludzkimi, zaprogramowanymi w taki sposób, że symulują objawy rozmaitych schorzeń, z którymi musi sobie radzić pielęgniarka lub pielęgniarz w rzeczywistości. Jak się okazuje centra symulacji okazały się przydatne w związku z pandemią koronawirusa. Diagności laboratoryjni, farmaceuci i fizjoterapeuci uzyskali możliwość wykonywania szczepień przeciwko wspomnianemu wirusowi. Wcześniej jednak chętni z tych grup zawodów medycznych muszą odbyć odpowiednie szkolenie pod kątem poprawnej techniki szczepienia. Takie nauki zostały przeprowadzone w Centrum Symulacji Medycznych Uniwersytetu Medycznego w Białymstoku. Na szkolenia w białostockim centrum zapisało się już około 300 osób, ale może być ich jeszcze więcej. Pandemia COVID-19 jeszcze bardziej obnażyła braki kadrowe w polskich szpitalach. W związku z ogromnymi brakami kadrowymi potrzebna jest akcja marketingowa zachęcająca do studiowania kierunków medycznych. Brak limitów miejsc na studiach, a także stypendia dla studentów medycyny czy pielęgniarstwa mogłyby pomóc w wypełnieniu luk w kadrach. Z pewnego raportu wynika, że średnia liczba praktykujących lekarzy dla państw Unii Europejskiej wyniosła w 2018 roku 3,8. To sporo więcej niż w naszym kraju, gdzie na tysiąc mieszkańców przypadało 2,4 praktykujących lekarzy. Niektóre uczelnie medyczne chciałyby kształcić więcej studentów medycyny, ale eksperci podkreślają, że zabraknie miejsc w szpitalach do praktycznej nauki tego zawodu. Na jednego asystenta przypada ośmiu studentów na studiach. Jedynie roczny staż podyplomowy na to pozwala na praktyczne kształcenie. Wykształcenie lekarza trwa mniej więcej 10-12 lat, więc nie od razu odczuje dopływ młodych lekarzy. Poza tym dodatkowym problemem w polskich szpitalach jest nie tylko brak lekarzy, ale brak kadry wspomagającej, a więc opiekunów medycznych czy asystentów. Prawdopodobnie gdyby oni przejęli część zadań lekarskich, jak np. wypełnianie dokumentacji, to lekarze mieliby więcej czasu, który mogliby poświęcić pacjentom. Samorząd lekarski z aprobatą przyjął projekt dotyczący preferencyjnych kredytów na studia medyczne w Polsce, jako inicjatywę, której założeniem jest zmniejszenie niedoboru kadr medycznych, a w szczególności lekarzy specjalistów oraz ograniczenie emigracji lekarzy. Jednocześnie w ocenie NRL, projektowana ustawa wzbudza pewne wątpliwości i wymaga dopracowania. Rada zwraca między innymi uwagę, że maksymalna wysokość kredytu na studia medyczne za cały okres ma być określana corocznie przez ministra zdrowia w oparciu o koszty kształcenia planowane na poszczególnych uczelniach. W pierwszym kwartale zeszłego roku podpisano 15 umów o dofinansowanie na tworzenie nowych centrów symulacji medycznej oraz rozwój niektórych projektów profilaktycznych. Na realizację tych zadań, zostanie przeznaczonych 93 mln złotych ze środków unijnych. Mają one zostać otwarte w Rzeszowie, Kielcach, Warszawie, Opolu i Zielonej Górze. W tych właśnie ośrodkach będą się uczyć przyszłe kadry medyczne. Nowocześnie wyposażone sale i pracownie wspomagane przez odpowiednie oprogramowania stwarzają możliwość wyeliminowania błędów podczas kształcenia. Zajęcia odbywać się będą z fantomami, które w doskonały sposób naśladują różne objawy i zachowania ludzi oddychają, płaczą, a nawet krwawią. Podłączona do nich nowoczesna aparatura diagnostyczna obrazuje taki sam stan jak występuje u żywego człowieka. Dzięki temu możliwe będzie wykonanie nawet najbardziej skomplikowanych zabiegów medycznych, powtórzenie ich, a także zapoznanie się z materiałem z przeprowadzonej symulacji. Inny ośrodek jest bliski otwarcia przy Uniwersytecie Przyrodniczo-Humanistycznym w Siedlcach. Studenci pielęgniarstwa będą mieć do dyspozycji siedem specjalistycznych pracowni wyposażonych w najnowocześniejszy sprzęt, który umożliwi ćwiczenia w warunkach prawie rzeczywistych. W poszczególnych salach zamontowano już aparaturę, w którą wyposażone są prawdziwe szpitale. Inna tego typu placówka powstanie w Zamościu. Na wyposażenie centrum składają się fantomy, trenażery, a także aparatura elektroniczna, która w procesie kształcenia pielęgniarek odgrywaja coraz istotniejszą rolę. Prowadzenie kształcenia w salach wysokiej wierności to wymóg niezbędny by móc w przyszłości kształcić na kierunkach medycznych. Wyposażeni w te umiejętności i znajomość obsługi najnowszego sprzętu absolwenci pielęgniarstwa zapewnią pacjentom opiekę na dużo wyższym poziomie. Monoprofilowe Centrum Symulacji Medycznej w Białej Podlaskiej również jest bardzo dobrze wyposażone. Na salach symulacji dostępne są fantomy, które imitują żywego człowieka. Sygnalizują, co je boli, reagują mruganiem oczu, źrenice ulegają rozszerzaniu, można również sprawdzić wszystkie parametry życiowe. Wykonane z silikonu symulatory pozwolą studentom pielęgniarstwa przed wejściem na oddziały szpitalne w praktyczny sposób zweryfikować swoje umiejętności i przygotować się do pracy z prawdziwymi pacjentami.Jeżeli chodzi o najnowsze projekty związane z centrami symulacji to kolejny powstał między innymi w Sanoku. Prace budowlane przy CSM rozpoczęły się na początku października 2019 roku. Uroczyste otwarcie Centrum Symulacji Medycznej zaplanowane jest na wrzesień bieżącego roku, a od początku października wraz z rozpoczęciem nowego roku akademickiego budynek będzie służył studentom kierunków pielęgniarstwa i ratownictwa medycznego. Co ciekawe, wewnątrz budynku będzie też miejsce dla profesjonalnej karetki pogotowia, co z pewnością pozwoli na poprawę kształcenia przyszłych pracowników ochrony zdrowia. Zostanie ona zainstalowana w garażu, wyposażona i podłączona do systemu wysokiej wierności, do bardzo zaawansowanych systemów informatycznych. Asystenci będą generować na fantomie wybrane przez siebie sytuacje np. zawał serca, omdlenie, zapalenie wyrostka robaczkowego itp. Z kolei będą musieli odpowiednio do potrzeb reagować, badać, udzielać pierwszej, cennej pomocy, stosować odpowiednią procedurę do objawów, podać medykamenty, a wszystkie kroki notować w tablecie. Wszystko to, co się będzie działo w karetce, zostanie nagrane z kilkunastu kamer. W tym centrum obecny będzie symulator osoby dorosłej, który pozwala na prowadzenie zabiegów i badań diagnostycznych z zakresu neurologii, pulmonologii, kardiologii. Ponadto symuluje on zmiany podatności płuc, odporności dróg oddechowych przy podłączonym respiratorze. Dodatkowo pozwala również monitorować EKG oraz generować wspomniany wcześniej zawał mięśnia sercowego. Drugi symulator, który będzie dostępny dla studentów w CMS w Sanoku umożliwia m.in. prowadzenie zabiegów oddechowych, pobierania krwi z palca, cewnikowanie, pielęgnowanie kolostomii, wykonanie lewatywy, badanie piersi oraz badania ginekologiczne. Fantom jest zintegrowany ze sprzętem klinicznym, który monitoruje pomiar saturacji oraz EKG. Kolejne centrum powstało w Chełmie, w którym będzie obecna sala do prowadzenia czynności resuscytacyjnych w zakresie ALS oraz czynności resuscytacyjnych w zakresie BLS. Pracownie pielęgniarskie zostaną wyposażone w zaawansowane technologicznie symulatory pacjenta, najnowszy sprzęt medyczny oraz system audio-wideo do rejestracji sesji symulacyjnych. To umożliwi studentom możliwość ćwiczenia umiejętności manualnych takich jak np. intubacja dotchawicza, wentylacja zastępcza czy wkłucia dożylne. Studenci będą uczyć się więc w bezpiecznym środowisku, w którym wielokrotne powtarzanie danej czynności, a nawet popełnianie błędów, nie stanowi żadnego zagrożenia pacjenta. Dzięki temu będą wiedzieli, jak postępować w rożnych, często bardzo skomplikowanych przypadkach klinicznych.
Noworodki urodzone przedwcześnie charakteryzują się znacznie gorszym stanem pourodzeniowym niż niemowlęta urodzone o czasie, a co za tym idzie zwiększoną śmiertelnością w okresie niemowlęcym. Około 30% dzieci urodzonych przed terminem obarczonych jest dodatkowymi problemami zdrowotnymi. Przedwczesne narodziny wiążą się niejednokrotnie z 4-5 miesięcznym pobytem na oddziale noworodkowym. Znaczna część przypadków dzieci urodzonych przedwcześnie wymaga intensywnej, często długotrwałej opieki medycznej oraz różnorodnych interwencji specjalistycznych, np. leczenia na oddziałach intensywnej terapii, gdzie są umieszczane w inkubatorach, poddawane terapii oddechowej, często w wymuszonych pozycjach ciała. Przedwczesne urodzenie i niska urodzeniowa masa ciała wiąże się także z ryzykiem nieprawidłowego rozwoju w przyszłości. Poród przedwczesny często łączy się ze znaczną ilością powikłań takich jak: występowanie zaburzeń oddychania, krwotoki dokomorowe, martwicze zapalenie jelit, upośledzenie wzroku, słuchu lub trwałe ubytki neurologiczne. Obecny postęp techniki medycznej, wiedzy, rozwój metod diagnostycznych, przyczyniają się w dużym stopniu do znacznego ograniczenia umieralności okołoporodowej i wpływają na prawidłowy rozwój dzieci przedwcześnie urodzonych. Wcześniaki, szczególnie te urodzone przez 33 tygodniem ciąży lub z masą urodzeniową poniżej 1500 g, są narażone na liczne problemy fizjologiczne i rozwojowe, w tym zaburzenia wzrostu i zapewnienia wystarczającej ilości składników odżywczych koniecznych do utrzymania wzrostu. Wzrost tych dzieci poza organizmem matki zazwyczaj jest gorszy niż rozwój wewnątrzmaciczny, szczególnie u wcześniaków z bardzo niską masą urodzeniową (poniżej 1000 g) pomimo dostarczania energii i składników odżywczych w zalecanych ilościach. Istotny problem stanowią neurologiczne powikłania wcześniactwa, do których zalicza się niedojrzałość ośrodka oddechowego pnia mózgu powodującą występowanie bezdechów ośrodkowych. Powtarzające się epizody bezdechów i zwiększone ciśnienie wewnątrzczaszkowe mogą narazić dziecko na powikłania, takie jak wylewy dokomorowe i późniejsze opóźnienia funkcji rozwojowych. Ośrodki mózgowe wcześniaka, regulujące czynności życiowe są niedojrzałe i łatwo dochodzi do zaburzenia podstawowych czynności życiowych. W przypadku wystąpienia niedotlenienia lub krwawienia do OUN (tzw. wylewy dokomorowe), wcześniak znajduje się w grupie ryzyka nieprawidłowego rozwoju psychoruchowego. Istotny jest stopień oraz miejsce uszkodzenia OUN. Konsekwencjami uszkodzenia mózgu mogą być w przyszłości: • zaburzenia rozwoju psychoruchowego: rozwój dysharmonijny (pewne umiejętności dziecko osiąga zgodnie z normami, inne zbyt późno) lub rozwój opóźniony (ważne etapy rozwoju dziecko osiąga znacznie później niż przewidują normy); • uszkodzenie wzroku lub słuchu; • zaburzenia emocjonalne (nadmierna aktywność, ADHD, zaburzenia uwagi i koncentracji); • deficyty powodujące trudności w nauce (dysleksja, dysgrafia). Rozwój psychoruchowy małego dziecka jest uwarunkowany stanem jego układu nerwowego oraz środowiskiem zewnętrznym (wpływem bodźców ze świata zewnętrznego). Tempo oraz przebieg rozwoju zdrowego dziecka jest różny dla każdego dziecka. Natomiast w ramach rozwoju dochodzi do osiągania umiejętności i funkcji psychoruchowych (siadanie, chód, chwytanie przedmiotów, mowa, zabawa itd.). Dziecko urodzone przedwcześnie od początku narażone jest na: wczesne uszkodzenia ośrodkowego układu nerwowego (OUN), rozwój w warunkach szpitalnych (negatywne bodźce ze środowiska zewnętrznego). Jeśli wystąpiło niedotlenienie lub krwawienie do OUN (tzw. wylewy dokomorowe), to wcześniak znajduje się w grupie ryzyka nieprawidłowego rozwoju psychoruchowego. Istotny jest stopień oraz miejsce uszkodzenia OUN, a także, w przypadku wylewów około/dokomorowych, ewolucja tego uszkodzenia (następstwem wylewów może być np. wodogłowie pokrwotoczne). Oczywiście im mniejsze uszkodzenie mózgu, jak w przypadku wylewu pierwszego lub drugiego stopnia, tym lepsze rokowania. Krwawienia trzeciego i czwartego stopnia najczęściej nie pozostają bez wpływu na przyszły rozwój dziecka. Konsekwencjami wczesnego uszkodzenia mózgu mogą być w przyszłości: nieprawidłowy rozwój psychoruchowy, w tym: • rozwój dysharmonijny (dziecko osiąga niektóre umiejętności na czas, inne zbyt późno, brak harmonii rozwoju); • rozwój opóźniony (dziecko osiąga ważne stopnie rozwojowe późnej, niż przewidują normy); • rozwinięcie zespołu mózgowego porażenia dziecięcego (ZMPZ) o różnych postaciach: hemipareza, dipareza (u wcześniaków najczęściej diplegia), tetrapareza (najcięższa postać ZMPZ), • uszkodzenia wzroku i słuchu, • zaburzenia emocjonalne (nadaktywność, zaburzenia koncentracji, problemy z nauką). Pomimo wielu czynników działających negatywnie na OUN (krwawienia, niedotlenienie, infekcje) dzieci urodzone przedwcześnie mają olbrzymią plastyczność mózgu i zdolność do kompensacji: funkcja komórek uszkodzonych zostaje przejęta przez sąsiednie komórki nerwowe. Po opuszczeniu szpitala ważna jest obserwacja rozwoju dziecka. Dziecko powinno być monitorowane przez pediatrów neonatologów w poradni dla wcześniaków. Lekarz sam podejmie decyzję o skierowaniu dziecka do specjalisty neurologa lub ortopedy, jeśli zauważy jakiekolwiek nieprawidłowości. Nie jest to jednoznaczne ze stwierdzeniem stałych zaburzeń neurologicznych. U dzieci urodzonych przedwcześnie mogą także występować, zwykle przejściowe, zaburzenia napięcia mięśniowego. Należą do nich: obniżenie napięcia mięśniowego, słaba siła mięśniowa, asymetria ułożenia ciała oraz wzmożone napięcie mięśniowe. Co jednak istotne, wcześnie zauważone zaburzenia napięcia mięśniowego przy odpowiednio prowadzonej rehabilitacji nie wpływają w większości przypadków negatywnie na rozwój ruchowy dziecka. Przedwczesne narodziny dziecka mają wpływ nie tylko na jego rozwój i zdrowie, ale również na sytuację psychologiczną rodziców, w szczególności ich percepcję i zachowania wobec wcześniaka. Poród przedwczesny prowadzi do zmian w funkcjonowaniu rodziny, często wpływa na relacje między jej członkami. Rodzice i bliscy nowo narodzonego wcześniaka zmagają się z kryzysem, nacechowanym głębokim lękiem o życie i zdrowie dziecka oraz silnym stresem wywołanym przez okoliczności przedwczesnych narodzin oraz trudy leczenia i opieki nad dzieckiem. Problemy te są równie ważne, jak problemy wynikające bezpośrednio z czysto medycznych aspektów wcześniactwa. Radość zwykle towarzysząca narodzinom dziecka, w przypadku wcześniaka jest często nieobecna i zastąpiona przez stres, którego natężenie może izolować rodziców i rodzinę wcześniaka od możliwości komunikowania, a nawet przyjęcia potrzebnego im wsparcia społecznego i emocjonalnego. Ponadto, rodzice dzieci hospitalizowanych na oddziałach dla wcześniaków często doświadczają uczucia przeciążenia i niskiego poczucia radzenia sobie z stresem rodzinnym i życiowym. Odczuwają oni bezradność, a uczucia, które im towarzyszą to niepokój związany z obawą przed przedłużeniem okresu pobytu dziecka w szpitalu, wystąpieniem komplikacji medycznych zagrażających życiu i zdrowiu dziecka, a także ich potencjalnymi skutkami mogącymi mieć wpływ na powstanie różnorodnych zaburzeń rozwojowych, łącznie z trwałymi uszkodzeniami i niepełnosprawnością. Wielu rodziców wcześniaków, szczególnie tych, które urodziły się bardzo wcześnie i z bardzo niską masą urodzeniową, i były hospitalizowane przez kilka miesięcy, przeżywa poważne obawy i lęki związane z samodzielną opieką nad niemowlęciem, które nawet przy wypisie ze szpitala zwykle nadal ma niską mase urodzeniową oraz ciągle znajduje się w okresie poprzedzającym o kilka tygodni prawidłowy czas narodzin. Badania prowadzone w grupie rodziców wcześniaków pozwoliły określić dominujące emocje, których doświadczają w tym czasie. Należą do nich: lęk, poczucie winy, gniew, złość, zazdrość, bezradność, poczucie mniejszej własnej kompetencji rodzicielskiej. Odczucia te utrzymują się jeszcze wiele miesięcy – a czasem nawet lat – po wypisie dziecka ze szpitala. Jednym z czynników determinujących rozwój wcześniaka jest więź, jaka rozwija się między rodzicami i dzieckiem. Długotrwała hospitalizacja i ograniczone możliwości wielozmysłowego kontaktu mogą zagrozić procesowi budowania więzi między wcześniakiem i matką. Rodzice mogą mieć problemy z odczytywaniem sygnałów płynących od niemowlęcia, gdyż są one niespecyficzne, subtelne i wymagające szczególnej uwagi od opiekunów. Wcześniaki mniej czasu spędzają w stanie aktywnego czuwania, bywają nadwrażliwe i niespokojne. Uważna obserwacja rozwoju psychoruchowego dzieci przedwcześnie urodzonych pozwala na zastosowanie odpowiedniej stymulacji lub rehabilitacji. W rozpoznaniu zaburzeń niezwykle istotne są obserwacje rodziców, którzy wszystkie swoje obawy, wątpliwości i niepokoje związane z rozwojem niemowlęcia powinni zgłaszać lekarzowi. Czas leczenia usprawniającego, od rozpoczęcia stymulacji do uzyskania normalizacji rozwoju, zależy od wielu czynników, przede wszystkim od stopnia uszkodzenia mózgu, ale także od indywidualnych predyspozycji psychomotorycznych niemowlęcia, wieku, w jakim rozpoczęto terapię oraz od systematyczności jej prowadzenia. Za wczesną i właściwie prowadzoną rehabilitacją przemawia fakt, że układ nerwowy dziecka do trzeciego roku życia jest w stadium dojrzewania i przejawia dużą plastyczność. Dzięki rozwojowi intensywnej terapii neonatologicznej, przeżywa znacznie więcej dzieci z coraz mniej zaawansowanych ciąż. Nadal jednak głównym problemem jest zapobieganie powikłaniom wcześniactwa. Tym samym prowadzenie działań prewencyjnych, mających na celu minimalizowanie skutków wcześniactwa stanowi ważną potrzebę społeczną. Szansę na prawidłowy rozwój wcześniaków i szybkie wyrównanie różnić rozwojowych stanowi odpowiednia opieka. Wdrażana ona powinna być na możliwie najwcześniejszym etapie życia – zarówno w środowisku szpitalnym, jak i w domu. U wcześniaków po ustabilizowaniu stanu ogólnego następuje okres wzrostu i doganiania metrykalnych rówieśników w rozwoju motorycznym i psychicznym. Proces ten przebiega zwykle skokami i może przeplatać się z tygodniami czy miesiącami zahamowania lub nawet niestety regresu, będących skutkiem zaostrzenia przewlekłych dolegliwości (np. w dysplazji oskrzelowo-płucnej) lub nowej choroby (np. choroba zakaźna wieku dziecięcego). Większość różnic w rozwoju pomiędzy wcześniakami a niemowlętami urodzonymi o czasie wyrównuje się między drugim a trzecim rokiem życia. Jak wykazały badania psychologiczne, w wielu przypadkach wcześniaki rozwijają się zupełnie prawidłowo, chociaż wszystkie mają opóźnienia w rozwoju psychoruchowym w pierwszych miesiącach życia. Opóźnienia te wiele dzieci wyrównuje w drugim półroczu życia i nie rzutują one na ich dalszy rozwój. Jednak u niektórych wcześniaków obserwuje się zaburzenia w rozwoju psychoruchowym o charakterze trwałym. Dzieci urodzone przedwcześnie powinny przez pierwszy rok pozostawać pod stałą obserwacją lekarza pediatry neonatologa i psychologa, jeżeli ich opóźnienia rozwojowe nie zostały wyrównane w pierwszym półroczu życia Niezwykle ważnym elementem komunikacji i współpracy z rodzinami jest działalność edukacyjna, mająca na celu podniesienie wiedzy, umiejętności i kompetencji rodzicielskich, w odniesieniu do wcześniaka, w tym w szczególności do jego specyficznych potrzeb, problemów zdrowotnych i rozwojowych. Dlatego ważną rolę odgrywa wsparcie udzielane przez personel medyczny poprzez aktywne zaangażowanie rodziców w opiekę nad wcześniakiem. Zdobyte przez rodziców wiedza i umiejętności zwiększają ich kompetencje rodzicielskie i mają pozytywny wpływ na rozwój noworodka. Działania edukacyjne realizowane w zakresie programów interwencyjnych powinny pomóc rodzicom wcześniaków w zdobyciu wiedzy na temat etapów rozwoju niemowląt, prawidłowej pielęgnacji wcześniaków, metod fizykoterapii i stymulacji wcześniaków oraz wpłynąć na poprawę relacji rodzic-niemowlę i uwrażliwienie rodziców na potrzeby wcześniaków. Odnalezione doniesienia wskazują, że wiedza i umiejętności przekazywane rodzicom zwiększają ich kompetencje rodzicielskie oraz uczą pielęgnacji i opieki nad maluchem. Badania sugerują, że prowadzenie programów interwencyjnych i profilaktyka ukierunkowana na dzieci urodzone przedwcześnie oraz działania edukacyjne prowadzone przez wykwalifikowany personel medyczny skierowane do rodziców wcześniaków wpływają na poprawę funkcji poznawczych wcześniaków w krótkim i średnim okresie (do wieku przedszkolnego). Poziom wiedzy i umiejętności zdobytych przez rodziców ma także wpływ na podejmowanie przez nich samodzielnych działań pielęgnacyjnych wobec dziecka. [48] Dlatego też edukacja rodziców w zakresie metod prewencji wirusowych zakażeń układu oddechowego może przynieść wymierne korzyści w postaci zmniejszenia częstości zakażeń. Przeprowadzone badania kliniczne wskazują na skuteczność działań profilaktycznych, do których należą: przestrzeganie podstawowych zasad higieny, mycie rąk, ograniczenie kontaktu z rodzeństwem, ograniczenie przebywania w zbiorowiskach ludzkich (np. przychodnia), dezynfekcja powierzchni płaskich. Stosowanie tych interwencji pozwala ograniczyć szerzenie się wirusowych zakażeń dróg oddechowych. W związku z brakiem skutecznego leczenia przyczynowego zasadniczą rolę odgrywa profilaktyka zakażeń RSV. Podstawowymi celami profilaktyki są: zapobieganie zakażeniom u niemowląt poniżej 6. miesiąca życia urodzonych o czasie oraz prewencja zakażeń u niemowląt z grup wysokiego ryzyka, do których należą wcześniaki. Wobec braku skutecznej metody profilaktyki czynnej (szczepienie) jedyną efektywną i dostępną formą zapobiegania zakażeniom jest immunizacja bierna, która polega na dostarczeniu do organizmu dziecka gotowych przeciwciał skierowanych przeciwko wirusowi RS. Ze względu na uwzględnienie w programie licznych interwencji w celu opieki nad dzieckiem ocena skuteczności wszystkich działań w ramach programu oraz ocena opłacalności zastosowanych algorytmów postępowania nie jest możliwa w warunkach polskich. Wszystkie odnalezione opracowania wtórne wskazują na skuteczność podjętych działań jako pojedyncze interwencje, a algorytm postępowania jako zorganizowany i skoordynowany może podnieść skuteczność podejmowanych działań. Ocena skutków ekonomicznych jest możliwa w trakcie trwania programu, a ich wpływ na odległe efekty oraz koszty może być jedynie oceniona z perspektywy rodziców oraz lokalnych władz.