W przełomowym odkryciu badacze rozwikłali mechanizm przerzutowy czerniaka, najbardziej agresywnego ze wszystkich nowotworów skóry. Ich praca może doprowadzić do wyleczenia śmiertelnej choroby.
Zgodnie z opublikowanym w czasopiśmie Nature Cell Biology artykułem, naukowcy odkryli, że przed rozprzestrzenieniem się na inne narządy, guz czerniaka wysyła maleńkie pęcherzyki zawierające cząsteczki mikroRNA. Te wywołują zmiany morfologiczne w skórze właściwej, w ramach przygotowania do odbierania i przenoszenia komórek nowotworowych.
"Zagrożenie czerniaka nie powstaje w jego początkowej fazie nowotworu, który pojawia się na skórze, ale w jego przerzutach - w komórkach nowotworowych wysłany do kolonizacji w ważnych narządach, takich jak: mózg, płuca, wątroba i kości", mówi lider badania dr . Carmit Levy z Wydziału Ludzkiej Genetyki Molekularnej i Biochemii na Tau Sackler School of Medicine. "Odkryliśmy, jak czerniak rozprzestrzenia się do odległych narządów i znaleźliśmy sposób, aby zatrzymać ten proces."
Grupa TAU pracowała w ścisłej współpracy z prof Jörg D. Hoheisel i Laureen Sander w Niemieckim Centrum Badań nad Rakiem (DKFZ) w Heidelbergu, dr Shoshi Greenberger w Sheba Medical Center w Tel Haszomer, Izraela i dr Ronen Brenner At The Wolfson Medical Center w Holon, Izrael.
Morfologiczne zmiany w skórze
Czerniak, najbardziej agresywny i śmiertelny rodzaj raka skóry, powoduje śmierć jednej osoby co 52 minut, liczba zdiagnozowanych przypadków była wzrostowa w ciągu ostatnich trzech dekad. Pomimo wielu terapii opracowanych w ostatnich latach, nadal nie ma pełnego lekarstwa na tę śmiertelną chorobę. Nowe badanie proponuje nowe i skuteczne metody diagnozowania i zapobiegania tym najbardziej zabójczym nowotworom skóry.
Naukowcy rozpoczęli badanie od przebadania próbek pobranych od pacjentów z czerniakiem. "Przyjrzeliśmy próbki czerniaka we wczesnym stadium, przed etapem inwazyjnym. Ku naszemu zaskoczeniu okazało się, że zmiany w morfologii skóry właściwej – wewnętrznej warstwie skóry - nigdy wcześniej nie były zauważone. Naszym następnym zadaniem było dowiedzieć się, czym te zmiany były, i jak są one związane z czerniakiem".
W badaniu grupa była w stanie wykryć i zablokować centralny mechanizm związany z przerzutami czerniaka.
Według dr Levy naukowcy znają od wielu lat, formy czerniaka w zewnętrznej warstwie skóry, naskórku. W tym wczesnym etapie, rak nie jest w stanie wysyłać od kolonizacji komórki nowotworowe, ponieważ nie ma dostępu do naczyń krwionośnych – autostrad. które prowadzą do komórek w innych częściach ciała. Bez naczyń krwionośnych występujących w naskórku, nowotwór musi najpierw skontaktować się z licznymi naczyniami krwionośnymi działających przez skórę. Ale jak zostało wykonane połączenie?
"Odkryliśmy, że nawet zanim sam nowotwór zaatakuje skórę właściwą, wysyła maleńkie pęcherzyki zawierające cząsteczki mikroRNA," Dr Levy powiedział. "To wywołuje zmiany morfologiczne w skórze właściwej w przygotowaniu do odbioru i transportu komórek nowotworowych. Następnie stało się dla nas jasne, że poprzez blokowanie pęcherzyków, możemy zatrzymać tą chorobę w ogóle."
Przekształcenie czerniaka w niezagrażającą życiu chorobę
Po odkryciu mechanizmu, naukowcy przystąpili do poszukiwania substancji, które mogłyby interweniować i blokować ten proces w jego najwcześniejszych etapach. Odkryli dwie takie substancje chemiczne: jedna (SB202190) hamuje dostarczanie pęcherzyków z guza czerniaka do skóry właściwej; a druga (U0126) zapobiega zmianom morfologicznym w skórze, nawet po przybyciu pęcherzyków. Obie substancje przeszły pomyślnie badania w laboratorium, i mogą służyć jako obiecujący kandydat do leków w przyszłości. Ponadto, zmiany w skórze właściwej, jak i same pęcherzyki mogą być stosowane jako silne wskaźniki wczesnego rozpoznania czerniaka.
"Nasze badanie jest ważnym krokiem na drodze do znalezienia skutecznego leku na śmiertelnego raka skóry", powiedział dr Levy."Mamy nadzieję, że nasze odkrycia pomogą włączyć czerniaka do listy chorób łatwo uleczalnych ."
Źródło: Amerykańscy Przyjaciele Uniwersytetu w Tel Awiwie

















Komentarze
[ z 7]
Wydaje się ważne, aby kontynuować takie badania, ponieważ tak jak zauważono w tekście, czerniak stanowi jeden z nowotworów o największej zdolności przerzutowania i zajmowania narządów wewnętrznych co stanowi znacznie większy problem niż same zmiany skórne, które dopóki nie dojdzie właśnie do przedostania się komórek nowotworowych do krwi i przeniesienia do innych struktur organizmu sam czerniak i zmiana na powierzchni powłok ciała jaką tworzy nie stanowi poważnego problemu. Kłopoty zaczynają się z chwilą kiedy choroba zaczyna przerzutować i wtedy nie wystarczy usunięcie powierzchownej zmiany z marginesem zdrowych tkanek, a konieczne może być wdrożenie agresywnego leczenia, które niestety, ale nie zawsze musi być pomyśle. Warto wziąć to pod rozwagę i analizować problem w taki sposób, aby udoskonalić metody wczesnego wykrywania i w miarę możliwości leczenia zmian na jak najwcześniejszym etapie choroby.
Na całym świecie w ciągu ostatnich dziesięcioleci obserwuje się stały wzrost zachorowań na czerniaka. Wiele czynników sprzyja rozrostowi czerniaka. Choroba znacznie częściej występuje u rasy białej, zwłaszcza u osób o jasnej karnacji, jasnych włosach i tęczówkach oczu. Istotne sa też predyspozycje rodzinne. Ponieważ czerniak częściej występuje u osób pracujących w pomieszczeniach z wyższym wykształceniem i pochodzącym z populacji miejskiej, istnieje hipoteza, że w jego etiologii jest wielokrotnie i intensywne korzystanie ze słońca, szczególnie w młodym wieku prowadzące do oparzeń skóry.
Właśnie ze względu na tak podstępną drogę rozprzestrzeniania się guza tak ważne jest leczenie uzupełniające czerniaka. Obecnie w praktyce klinicznej u chorych po radykalnej operacji zmiany pierwotnej i limfadenektomii nie ma wskazań do rutynowego stosowania systemowego leczenia uzupełniającego (chemioterapia lub immunoterapia), a radioterapia uzupełniająca może być rozważana tylko w ściśle określonych sytuacjach. Jedynie interferon (IFN) a-2b w wysokich dawkach na podstawie pozytywnego wyniku jednego z trzech badań Eastern Cooperative Oncology Group (ECOG) — ECOG 1684 — został zarejestrowany w Stanach Zjednoczonych i Unii Europejskiej dla czerniaków w stopniu zaawansowania IIB–III, a IFN a-2b w niskich dawkach został zarejestrowany dla chorych w IIstopniu w Europie. Podstawą rejestracji było znamienne wydłużenie OS w okresie około 7-letniej obserwacji, które nie zostało potwierdzone po dłuższym czasie (12 lat). Wyniki badań pokazują w sposób powtarzalny (w 10 z 17 ocenionych badań) poprawę przeżyć wolnych od nawrotu choroby, przy czym ostatnie metaanalizy wykazują zmniejszenie względnego ryzyka nawrotu choroby o 17–18% (p < 0,0001) przy zastosowaniu leczenia adiuwantowego IFN. Dowody dotyczące poprawy przeżyć całkowitych są znacznie słabsze, pochodzą głównie z metaanaliz i przekładają się w całej grupie chorych na poprawę 5-letniego przeżycia całkowitego o około 3–5%. Z uwagi na kontrowersyjne znaczenie uzupełniającego leczenia IFN a-2b chorych na czerniaki z grupy pośredniego i wysokiego ryzyka nawrotu oraz uwzględniając jego toksyczność, zastosowanie tej metody powinno być indywidualizowane. Wyniki metaanaliz wskazują, że podstawową grupą chorych odnoszącą korzyść z leczenia uzupełniającego IFN są chorzy z owrzodziałym ogniskiem pierwotnym czerniaka, zwłaszcza w podgrupie chorych z mikroprzerzutami (w węźle wartowniczym), a nie z makroprzerzutami stwierdzanymi w klinicznie powiększonych węzłach chłonnych. W Stanach Zjednoczonych lekiem zarejestrowanym do leczenia uzupełniającego w grupie chorych po limfadenektomii z powodu przerzutów do regionalnych węzłów chłonnych jest ipilimumab, dla którego wykazano w badaniu z losowym doborem chorych istotną poprawę przeżyć wolnych od nawrotu choroby przy jednocześnie dużej toksyczności tej terapii. Inne metody immunoterapii (np. interleukina-2), szczepionki lub leki o działaniu cytotoksycznym nie mają żadnego zastosowania w uzupełniającym leczeniu pooperacyjnym. W indywidualnych przypadkach po leczeniu chirurgicznym czerniaków o dużym ryzyku możliwe jest zastosowanie uzupełniającej radioterapii — schemat dawkowania obejmuje hipofrakcjonowanie po 3–8 Gy/frakcję lub frakcjonowanie konwencjonalne w zależności od lokalizacji. Wskazaniem do uzupełniającej radioterapii po wycięciu guza pierwotnego mogą być następujące czynniki: czerniak desmoplastyczny wycięty z wąskimi marginesami, dodatnie marginesy chirurgiczne (zwłaszcza po wycięciu wznowy miejscowej), obecność ognisk satelitarnych, nasilony neurotropizm czy lokalizacja w regionie głowy i szyi (radioterapia jako samodzielna metoda może być zastosowana w przypadku rozległej zmiany typu LMM), stan po wycięciu wznowy miejscowej. Po limfadenektomii z powodu przerzutów do regionalnych węzłów chłonnych wskazaniami do uzupełniającej radioterapii mogą być: naciek pozatorebkowy węzła, zajęcie ≥ 4 węzłów chłonnych (stopień IIIC), średnica przerzutu > 3 cm, przerzuty w węzłach chłonnych szyi (od 2 zmienionych przerzutowo węzłów chłonnych lub przy wielkości przerzutu minimum 2 cm), nawrót po resekcji. Wyniki z jedynego zakończonego badania z losowym doborem chorych, w którym oceniano wartość uzupełniającej radioterapii (48 Gy w 20 frakcjach) po limfadenektomii w przypadku dużego ryzyka nawrotu, potwierdziły poprawę kontroli miejscowej po zastosowaniu napromieniania, bez wpływu na przeżycia całkowite i przy jednoczesnym zwiększeniu odległych powikłań lokoregionalnych. Leczenie chorych w stopniu uogólnienia Wyniki leczenia chorych na czerniaki skóry w IV stopniu zaawansowania są niezadowalające — mediana przeżycia wynosi około 6–12 miesięcy (jest dłuższa przy zastosowaniu nowych terapii), a 5-letnie przeżycia dotyczą około 10% chorych. Czynnikami o znamiennym znaczeniu rokowniczym u chorych na czerniaka w stopniu IV są stan sprawności, poziom aktywności LDH oraz lokalizacja ognisk przerzutowych. W przypadku kwalifikacji chorego do leczenia chirurgicznego lub leczenia systemowego w IV stopniu zaawansowania należy dokonać oceny zaawansowania choroby za pomocą badań obrazowych lub badania PET-KT (jedynie izolowane ogniska przerzutowe są kwalifikowane do resekcji). W przypadku zmian wtórnych w skórze, tkankach miękkich, węzłach chłonnych (lepsze rokowanie) należy zawsze rozważać możliwość wycięcia, podobnie należy postąpić w przypadku izolowanych przerzutów do narządów miąższowych. W przypadku zmian niemożliwych do wycięcia wybór postępowania zależy od obecności przerzutów w ośrodkowym układzie nerwowym, których stwierdzenie nakazuje w pierwszej kolejności rozważyć (decyzja zależna od umiejscowienia i liczby zmian) leczenie chirurgiczne lub napromienianie ośrodkowego układu nerwowego w celu opóźnienia wystąpienia krwawienia lub zaburzeń neurologicznych. W postępowaniu paliatywnym radioterapia znajduje również zastosowanie u chorych z przerzutami w tkankach miękkich (owrzodzenia i ból) i kościach (ból). Postęp w uogólnionym czerniaku, przy niewielkiej skuteczności klasycznych leków cytotoksycznych, jest związany z immunoterapią nieswoistą za pomocą przeciwciał monoklonalnych anty-CTLA4 lub anty-PD-1 hamujących ogólnoustrojowe mechanizmy immunosupresji w celu indukcji odpowiedzi przeciwnowotworowej (aktywacja limfocytów T) oraz leczeniem ukierunkowanym molekularnie za pomocą inhibitorów kinaz serynowo-treoninowych. Nadal należy rozważać włączenie chorego na uogólnionego czerniaka do prospektywnych badań klinicznych. Dakarbazyna jest jedynym zarejestrowanym w uogólnionym czerniaku lekiem cytotoksycznym, przy czym jej skuteczność jest ograniczona (obiektywna odpowiedź — 15% chorych, mediana czasu trwania odpowiedzi — 4 miesiące). Jedynym schematem stosowania dakarbazyny opartym na wskazaniach rejestracyjnych jest podawanie leku przez 5 kolejnych dni w dobowej dawce 200 mg/m2. Możliwość 1-dniowego stosowania leku w wyższej dawce (850–1000 mg/m2 co 3 tygodnie) nie została formalnie zatwierdzona, chociaż jest postępowaniem bardziej użytecznym w praktyce. Paklitaksel w monoterapii lub stosowany łącznie z karboplatyną nie pozwala na długotrwałą kontrolę choroby w ramach drugiej linii leczenia. W badaniach z losowym doborem chorych nie potwierdzono większej skuteczności wielolekowych schematów z udziałem dakarbazyny w skojarzeniu z cisplatyną, alkaloidami barwinka (np. winblastyna) i pochodnymi nitrozomocznika (np. karmustyna) oraz tamoksyfenem. Stosowanie biochemioterapii (chemioterapia łącznie z interleukiną-2 i IFN a-2b) nie poprawia przeżyć chorych w stosunku do chemioterapii. Wyniki nielicznych badań klinicznych wskazują, że interleukina-2 w monoterapii lub stosowana łącznie z interferonem a-2b nieznacznie zwiększa wskaźnik odpowiedzi bez wpływu na OS, przy czym działania niepożądane leczenia są wyraźnie bardziej nasilone. Obecnie stosowanie chemioterapii powinno być ograniczone do sytuacji ratunkowych po niepowodzeniu leczenia ukierunkowanego molekularnie lub immunoterapii. Immunoterapia Ipilimumab został zarejestrowany do leczenia chorych na uogólnione czerniaki i wykazał — w porównaniu z peptydową szczepionki gp100 w drugiej linii — znamienne zwiększenie mediany OS (różnica około 3,5 miesiąca) bez istotnego wpływu na czas przeżycia wolnego od progresji choroby (PFS, progression free survival). Kinetyka i czas trwania odpowiedzi dla ipilimumabu jest odmienny niż w klasycznej chemioterapii — korzyść z leczenia obserwuje się dopiero po 3–4 miesiącach, co ogranicza jego zastosowanie do chorych na zaawansowanego czerniaka o minimalnych objawach, dobrym stanie sprawności i powolnym przebiegu choroby oraz (ze względu na profil bezpieczeństwa) bez towarzyszących chorób autoimmunologicznych. W związku z późnym występowaniem obiektywnych odpowiedzi wiążąca ocena skuteczności terapii ipilimumabem powinna być dokonana po 12 tygodniach od rozpoczęcia leczenia, zwłaszcza biorąc pod uwagę możliwość wystąpienia we wczesnym okresie terapii zjawiska paradoksalnej progresji związanej z naciekaniem guzów przez komórki czynne immunologicznie. W celu obiektywnej obrazowej oceny odpowiedzi na leczenie ipilimumabem wskazane jest stosowanie kryteriów odpowiedzi immunologicznej. Obecnie nie znamy czynników predykcyjnych odpowiedzi na leczenie ipilimumabem. Zalecany schemat dawkowania tego leku to dawka 3 mg/kg mc. podawana dożylnie co 3 tygodnie, ogółem podaje się 4 dawki. Odsetek obiektywnych odpowiedzi na leczenie ipilimumabem jest niewielki (około 10% chorych), długotrwałe korzyści odnosi ograniczona liczba chorych (20–25%), jednak charakteryzują się oni wieloletnimi przeżyciami (najdłuższe obserwacje sięgają 10 lat). Problemem przy terapii ipilimumabem są działania niepożądane związane z reakcjami autoimmunologicznymi (działania niepożądane w stopniach 3.–4. występują u około 20–25% chorych). Do najczęstszych immunologicznych działań niepożądanych należą zmiany skórne, biegunki, hepatotoksyczność i endokrynopatie (w tym niedoczynność przysadki i tarczycy). Wystąpienie powyższych objawów u chorego leczonego ipilimumabem powinno skutkować jak najszybszym przesłaniem chorego do ośrodka o odpowiednim doświadczeniu w zakresie leczenia powikłań immunoterapii. W przypadku znacznego nasilenia objawów uniemożliwiających transport należy bezzwłocznie zastosować kortykosteroidy [deksametazon (lub równoważnik) 1–2 mg/kg mc. na dobę] i prowadzić dalsze leczenie we współpracy z ośrodkiem referencyjnym. Odpowiednie algorytmy postępowania są dostępne i powinny być rygorystycznie stosowane od momentu wystąpienia pierwszych objawów sugerujących toksyczność immunologiczną. Leczenie ipilimumabem powinno być prowadzone jedynie w ośrodkach o najwyższym poziomie referencyjności, które zapewniają możliwość kompleksowego postępowania diagnostyczno-terapeutycznego. Nie jest uzasadnione podejmowanie wspomnianego leczenia w ośrodkach, które nie posiadają pełnych możliwości postępowania. Obecnie immunoterapia w czerniakach skóry wiąże się z zastosowaniem blokady punktów kontrolnych układu immunologicznego PD-1/PD-L1 w monoterapii (niwolumab 3 mg/kg mc. co 2 tygodnie lub pembrolizumab w dawce 2 mg/kg mc. co 3 tygodnie) lub w skojarzeniu z przeciwciałami anty-CTLA-4 (kombinacja niezarejestrowana w Unii Europejskiej). Preparaty te wykazały w warunkach klinicznych w monoterapii lub w kombinacji z ipilimumabem długotrwałą korzyść kliniczną u części chorych na zaawansowane czerniaki i znaczne odsetki odpowiedzi (sięgające 50%), przy przeżyciach rocznych na poziomie 70–80%. Stosowanie pembrolizumabu jest związane z odsetkiem przeżyć 2-letnich wynoszącym około 50–60%, przy akceptowalnej toksyczności (< 15% w stopniu 3./4., czyli istotnie mniej niż w przypadku ipilimumabu), choć najcięższe objawy również dotyczą immunologicznych działań niepożądanych. W badaniach potwierdzono jego większą skuteczność w odniesieniu do OS i PFS w porównaniu z ipilimumabem w pierwszej linii terapii oraz chemioterapią po niepowodzeniu wcześniejszej terapii. Podobne wyniki uzyskuje się dla terapii niwolumabem. W ostatnio opublikowanym badaniu klinicznym, w którym porównano skuteczność niwolumabu w monoterapii, ipilimumabu w monoterapii oraz połączenia obu leków, niwolumab okazał się bardziej skuteczny niż ipilimumab (mediana PFS wynosiła odpowiednio 6,9 wobec 2,9 miesięcy), jednak najskuteczniejsza okazała się kombinacja leków; mediana PFS to 11,5 miesiąca. Kombinacja leków była najlepszą opcją w przypadku obecności ekspresji PD-L1 w tkance nowotworowej poniżej 5%. W przypadku ekspresji PD-L1 powyżej 5% wyniki leczenia niwolumabem w monoterapii lub w skojarzeniu z ipilimumabem były porównywalne, nie przedstawiono jednak jak dotąd wyników dotyczących OS . Pod względem toksyczności istotne klinicznie działania niepożądane najczęściej obserwowano w grupie chorych poddanych leczeniu skojarzonemu (stopień 3.–4.) i dotyczyły one 55% chorych, w grupie przyjmującej niwolumab — 16%, a stosującej ipilimumab w monoterapii — 27%. W świetle wyników tych badań ipilimumab nie powinien już stanowić podstawowego rodzaju immunoterapii u chorych na zaawansowane czerniaki (gdyż przynosi gorsze wyniki niż przeciwciała anty-PD-1), zaś leczenie należy rozpoczynać od przeciwciał anty-PD-1 (pembrolizumab lub niwolumab) w monoterapii, problem terapii skojarzonej z anty-CTLA-4 wymaga dalszych badań. Mutacje w szlaku RAS/RAF/MEK/ERK kinazy MAP (MAPK) stwierdzane są w około 75% przypadków czerniaka skóry. Dominującym mechanizmem prowadzącym do nadaktywności szlaku RAS/RAF/MAPK w czerniaku skóry jest mutacja genu kodującego kinazę BRAF, przy czym mutacje somatyczne w genie BRAF obserwuje się w 50–70% czerniaków skóry powstających w miejscach nienarażonych na długotrwałe działanie promieni słonecznych. Opublikowane w 2011 roku wyniki rejestracyjnego badania III fazy z wemurafenibem w pierwszej linii u chorych z mutacją BRAF V600 wykazały odpowiedzi na leczenie u 48% leczonych inhibitorem BRAF wobec 5% otrzymujących dakarbazynę, jak również znaczącą poprawę przeżyć wolnych od progresji (różnica około 5 miesięcy) i przeżyć całkowitych (różnica około 3 miesiące). Wemurafenib został zarejestrowany do leczenia chorych na zaawansowane czerniaki z mutacją BRAF (oznaczanie tej mutacji jest możliwe w polskich ośrodkach za pomocą zwalidowanego testu). Pomimo że u większości chorych dochodzi do pojawiania się oporności na leczenie (mediana PFS wynosi 6–7 miesięcy), wyniki badania II–III fazy wykazały medianę przeżyć całkowitych u chorych na przerzutowe czerniaki na poziomie 13–16 miesięcy, co znaczenie przewyższa obserwowane wcześniej przeżycia w tej grupie chorych. Wemurafenib charakteryzuje się istotną toksycznością skórną (nadwrażliwość na promieniowanie UV), hepatotoksycznością typową dla inhibitorów kinaz, jak również prowadzi do powstawania wtórnych nowotworów (rak lub rogowiak kolczystokomórkowy skóry u niemal 20% leczonych). Wtórne nowotwory skóry mogą się rozwinąć już kilka tygodni po rozpoczęciu terapii wemurafenibem. Ich rozpoznanie jest wskazaniem do leczenia miejscowego, ale nie wymaga odstawienia leku. Niepożądane działania powodują dość często konieczność zmniejszenia dawki wemurafenibu. W 2012 roku potwierdzono skuteczność terapeutyczną innego inhibitora BRAF — dabrafenibu (charakteryzującego się skutecznością porównywalną z wemurafenibem, ale innym profilem toksyczności — m.in. mniejszą toksycznością skórną). Mediana PFS wyniosła 6,7 miesiąca dla dabrafenibu vs. 2,9 miesiąca dla dakarbazyny, zaś raportowana w 2013 roku mediana OS przy leczeniu dabrafenibem wyniosła 18,2 miesiąca. Oba leki są dostępne obecnie w Polsce w ramach programu lekowego w pierwszej linii terapii chorych na zaawansowane czerniaki z potwierdzoną obecnością mutacji BRAF. W badaniu III fazy potwierdzono również skuteczność inhibitora MEK — trametynibu — w leczeniu chorych na przerzutowe czerniaki z obecnością mutacji BRAF. Skuteczność inhibitorów MEK obserwowano również u chorych z mutacjami NRAS . Najnowsze wyniki badań (COMBI-d, COMBI-v i coBRIM) wykazały, że u chorych na przerzutowe czerniaki z obecnością mutacji BRAF zastosowanie kombinacji inhibitora BRAF i MEK (dabrafenib z trametynibem lub wemurafenib z kobimetynibem) przynosi lepsze efekty niż monoterapia bez zwiększenia toksyczności . Mediana przeżyć przy tych lekach wydłużyła się do około 20–25 miesięcy, przy medianie PFS około 12 miesięcy. Wymienione leki mają korzystne działanie również u chorych ze stabilnymi lub/i bezobjawowymi przerzutami w mózgu, co jak dotąd stanowiło miejsce niedostępne terapii systemowej przerzutowych czerniaków. Chorzy na czerniaka z mutacją BRAF, u których stwierdzono bezobjawowe przerzuty do mózgu, mogą być w pierwszej kolejności poddani leczeniu inhibitorem BRAF. Ponieważ inhibitory BRAF (+ inhibitory MEK) u chorych na zaawansowane czerniaki z mutacją BRAF powodują szybką odpowiedź i kontrolę nowotworu u większości chorych, przy ograniczonym czasie trwania odpowiedzi związanym z aktywacją mechanizmów oporności, leki te powinno się rozważać jako postępowanie z wyboru u chorych z objawami choroby i/lub dużą masą nowotworu. Szczególną korzyść z leczenia pierwszej linii odnoszą chorzy z wysoką aktywnością LDH. Nie ma ostatecznych danych dotyczących sekwencji stosowania immunoterapii i leczenia ukierunkowanego molekularnie u chorych na czerniaki z obecnością mutacji BRAF, choć aktywność inhibitorów BRAF jest zachowana również po immunoterapii, a immunoterapii (anty-PD-1) po leczeniu inhibitorami. W rzadkich przypadkach chorych na czerniaki z mutacją KIT obserwowano aktywność inhibitorów kinazy KIT [32]. Częstotliwość i rodzaj badań oraz długość obserwacji należy uzależnić od indywidualnego ryzyka nawrotu choroby (co zależy od wyjściowego stopnia zaawansowania choroby), przy czym należy pamiętać o możliwości wystąpienia nawrotu po okresie ponad 10 lat od pierwotnego leczenia . Ryzyko nawrotu jest największe w ciągu pierwszych 3 lat po leczeniu i dlatego rekomendowane schematy badań kontrolnych zalecają intensyfikację kontroli w tym okresie, głównie w celu wykrycia ewentualnego nawrotu lokoregionalnego, który wiąże się z możliwością wyleczenia metodami chirurgicznymi. Podstawą obserwacji po leczeniu jest ocena blizn po wycięciu ogniska pierwotnego i limfadenektomii. Szczególnej staranności wymaga ocena regionalnego spływu chłonnego (ewentualny rozsiew in-transit). Do oceny regionalnych węzłów chłonnych — oprócz palpacji — można stosować badanie USG. Ponieważ dużą część nawrotów lokoregionalnych może wykryć sam chory (nawet > 60%), należy uczulić pacjenta na przeprowadzanie samokontroli okolicy po wyciętym pierwotnym czerniaku oraz regionalnego spływu chłonnego. Istnieją przesłanki, że u chorych na czerniaki o mniejszym stopniu zaawansowania mniej intensywne schematy kontroli nie mają negatywnego wpływu na przeżycia. Badania obrazowe nie są uzasadnione w obserwacji chorych w stopniach zaawansowania IA–IIA; można je rozważać przez pierwsze 2–3 lata (np. badanie TK) u bezobjawowych chorych w wyższych stopniach zaawansowania IIB–IIIC (biorąc pod uwagę pojawienie się w ostatnim czasie nowych skutecznych leków w terapii rozsianych czerniaków, gdyż wcześniejsze dane wykazywały minimalny zysk ≤ 2 miesięcy w odniesieniu do spodziewanego wydłużenia przeżyć z zastosowania intensywnych badań obrazowych). U chorych z klinicznymi objawami sugerującymi obecność przerzutów odległych (zaburzenia enzymów wątrobowych, bóle kości, objawy neurologiczne, kaszel i osłabienie) należy przeprowadzić bardziej specjalistyczne badania obrazowe, takie jak TK, MR, scyntygrafia. Podczas badań kontrolnych obowiązuje badanie całej skóry chorego (w związku ze statystycznie większą szansą rozwoju drugiego niezależnego ogniska czerniaka lub innego nowotworu skóry). ( Stanowisko ekspertów Onkologicznych z 2016 - Piotr Rutkowski, Piotr J. Wysocki, Anna Nasierowska-Guttmejer, Jacek Fijuth, Ewa Kalinka-Warzocha, Tomasz Świtaj, Arkadiusz Jeziorski, Milena Szacht, Wojciech Zegarski , Wojciech M. Wysocki , Lidia Rudnicka , Witold Owczarek , Maciej Krzakowski)
Czerniak to choroba przed którą w dużym stopniu możemy się ochronić. Niestety w naszym kraju jest spory problem jeżeli chodzi o świadomość społeczeństwa odnośnie profilaktyki zdrowotnej. Warto zaznaczyć, że w naszym kraju prowadzone są bardzo często, liczne kampanie prozdrowotne zachęcające Polaków do zdrowego trybu życia. Niestety nie zawsze się to udaje. Czasem po prostu ludzie nie zdają sobie sprawy z tego, że choroba nowotworowa może spotkać każdego z nas. W przypadku czerniaka z roku na rok ryzyko cały czas wzrasta, z uwagi na coraz większą ilość szkodliwych promieni słonecznych, które docierają do powierzchni Ziemi. Jest to dla nas czynnik ryzyka, który powoduje, że czerniak jest diagnozowany coraz częściej. Warto więc wybierać się na takie spotkania aby dowiedzieć się w jaki sposób należy się chronić przed promieniami słonecznymi. Oczywiście podstawą są kremy z filtrem, które w okresie letnim powinny nam nieustannie towarzyszyć. Jak się również okazuje, w okresie zimowym istnieje konieczność ich stosowania podczas przebywania na dworze. Co prawda rzadkim przypadkiem jest czerniak, który rozwiją się w oku, jednak jeśli o tym wiemy to powinniśmy robić wszystko aby temu zapobiec. Rozwiązaniem jest noszenie okularów przeciwsłonecznych, na które czasem trzeba przeznaczyć większą kwotę pieniędzy. Często bowiem ludzie decydują się na zakup tańszych okularów właśnie ze względu na cenę, a także na ładny wygląd. Według mnie nie powinno się tym kierować, ponieważ bardzo dużą część z tych okularów nie ma wystarczającego filtra, co powoduje, że część promieni słonecznych dociera do oka co może przyczyniać się do powstawania transformacji nowotworowych. Warto zaznaczyć, że czerniak, który rozwija się w oku jest bardzo trudny do zdiagnozowania. Oczy bowiem niestety nie są zbyt często dokładne badane, co stwarza sprzyjające warunki do rozwoju tego złośliwego nowotworu. Jest to więc kolejny powód dlaczego konieczna jest jak najlepsza ochrona oczu. Innym miejscem, które nie jest zbyt często oglądane zarówno przez pacjentów jak i przez lekarzy jest jama ustna. W tym miejscu również istnieje ryzyko rozwoju tego nowotworu co bardzo utrudnia jego dostrzeżenie. W mojej opinii bardzo ważne jest regularne przypominanie Polakom jak istotną rolę odgrywają regularne badania u dermatologów, a nawet zwykłe oglądanie swojego ciała zarówno przez siebie czy przez bliską osobę. W naszym kraju kolejki do tych specjalistów są bardzo długie, ale należy zaznaczyć, że w okresie wakacyjnym w naszym kraju organizowana jest bardzo duża liczba różnych kampanii, na których dermatolodzy czy też onkolodzy bezpłatnie i bez oczekiwania w kolejkach przeprowadzają badania dermatoskopem. Według mnie jest to świetna okazja aby szybko uzyskać konsultacje w razie niepokojących zmian, a także porozmawiać ze specjalistami, jak rzeczywiście należy chronić się przed rozwojem czerniaka. Często w takich sytuacjach poprawiane są błędy popełniane przez obywateli, które mogą okazać się kluczowe jeżeli chodzi o jak najlepszą ochronę. Ostatnio jeżeli chodzi o diagnostykę czerniaka słyszy się o tak zwanej sondzie laserowej. Jej działanie opiera się o działanie fal świetlnych. Gdy przechodzą one przez obiekty to rozpraszają się w ściśle określony sposób. Naukowcy wykorzystali tę właściwość do zaprojektowania wspomnianej sondy, która wychwytuje odchylenia w ciągu zaledwie kilku sekund. Ważne jest, że wspomniana sonda została stworzona przy pomocy stosunkowo tanich materiałów, dzięki czemu, gdy pojawi się na rynku będzie dużo bardziej dostępna. Kolejną dobrą wiadomością jest to, że jest ona niewielkich rozmiarów przez co nie zabiera ona zbyt dużo miejsca w gabinecie. Zastanawia mnie fakt, czy będzie ona mogła być stosowana przez innych lekarze niż dermatolodzy czy onkolodzy. Z racji stosunkowo niedużych kosztów oraz tego, że nie będzie ona zajmowała zbyt dużo miejsca, może istnieje szansa aby pojawiła się chociażby w przychodniach. Dzięki temu dostęp do nich będzie dużo łatwiejszy, co pozwoli na przebadanie większej liczby pacjentów i dużo wcześniejsze rozpoznanie zmian, niż zanim osoba ta trafi chociażby do dermatologa, do którego jak wspomniałam oczekuje się bardzo długo. A czas w przypadku nowotworów, zwłaszcza złośliwych ja wiemy, bardzo działa na niekorzyść pacjenta.
Prowadzenie badań na temat czerniaka może się bardzo przysłużyc temu, że jego leczenie będzie dużo łatwiejsze. Jeżeli chodzi wspomniane w artykule przerzuty to ten nowotwór skóry, stanowi dla naszego zdrowia największe zagrożenie, w szczególności gdy jest zlokalizowany na skórze szyi, a także powyżej niej z uwagi na to, że ma to związek z większym ryzykiem ich powstawania, co znacznie pogarsza rokowanie. W przypadku, gdy zmiany występują poniżej szyi ewentualne przerzuty diagnozowano zwykle w okolicznych węzłach chłonnych, jednak występowanie we wcześniej wskazanych miejscach miało związek z większym prawdopodobieństwem odległych przerzutów, które są groźniejsze dla zdrowia. Moim zdaniem pacjenci powinni posiadać podstawową wiedzę odnośnie samobadania, które jest bardzo istotne w przypadku tego raka skóry. Warto zapoznać się z metodą ABCDE. A oznacza asymetrię, B nierównomierne brzegi zmiany, C zmianę koloru, która dotyczy rozjaśnienia lub zaciemnienia w obrębie zmiany, D zmianę rozmiaru powyżej 6mm, E natomiast postępujące zmiany w obrębie znamienia. Jeżeli chodzi o czerniaka to jakiś czas temu przeprowadzono bardzo interesujące badania koncentrujące się na jego etiologii. Jak się okazuje melanocyty, wytwarzające melaninę która chroni naszą skórę przed szkodliwym promieniowaniem ultrafioletowym mogą zmienić się w komórki nowotworowe. W niedojrzałych formach tych komórek, zlokalizowanych w mieszkach włosowych mogą następować zmiany genetyczne, które mogą doprowadzić do rozwoju nowotworu. Komórki te przedostają się do powierzchni naskórka, gdzie rozmnażają się, a następnie wnikają w głębszej warstwy skóry- skóry właściwej. W tym miejscu komórki pozbywają się markerów oraz pigmentów, co sprawia, że stają się one zbliżone do komórek skóry lub komórek nerwowych, co utrudnia ich rozpoznanie przez układ odpornościowy. W dalszych etapach badań stwierdzono, że te mutacje same w sobie nie były zbyt groźne dopóki nie pojawiły się inne czynniki, które przyczyniały się do rozwoju raka. Konieczna bowiem była jeszcze obecność endoteliny oraz białka tworzącego szlak sygnalizacyjny Wnt. W prawidłowych warunkach odpowiedzialne są one za wzrost włosa, a także namnażanie się komórek pigmentowych w mieszkach włosa. Jednak gdy chodzi o zmienione komórki mogą przyczyniać się do rozwoju czerniaka. Warto również zwrócić uwagę na niskiej jakości lampy, które są wykorzystywane do wykonywania paznokci hybrydowych. Zwiększają one bowiem ryzyko rozwoju czerniaka podpaznokciowego. Jeżeli chodzi o objawy to można zaliczyć do nich błyszczący guzek, który może przypominać ugryzienie komara. Najczęściej stwierdza się go na twarzy, a dokładniej na czole, w okolicach oczu i nosa, a także na plecach. W mniejszej ilości przypadków występuje na kończynach dolnych lub górnych. Jeśli jednak zmiana nie znika przez dłuższy czas to konieczna może być wizyta u specjalisty. Warto zaznaczyć, że rak podstawnokomórkowy może występować również jako płytkie owrzodzenie. Zwykle przypomina wtedy niewielkich rozmiarów ranę, pokrytą strupem, który po pewnym czasie odpada, a jego miejsce zastępuje nowy. Gdy rana nie goi się przez kilka tygodni konieczne jest skonsultowanie się z dermatologiem lub onkologiem. Łuszczenie się skóry, które nie ustępuje, a dodatkowo zwiększa powierzchnię zajętej skóry również powinno być sygnałem, że mogło dojść do rozwoju nowotworu. Bardzo ważne jest także zwrócenie uwagi na odmienny kolor znamion, które mogą świadczyć o tym, że doszło do rozwoju nowotworu. Kolory, które powinny nas niepokoić to czerwony, niebieski lub fioletowy. W niektórych miastach w Polsce podjęto odpowiednie kroki, aby zwiększyć jakość świadczeń i pomóc pacjentom z problemami onkologicznymi występującymi w obrębie skóry. Na przykład w Wojskowym Klinicznym Szpitalu w Krakowie utworzono Centrum Leczenie Nowotworów Skóry i Czerniaka. Pracuje w nim wykwalifikowany personel w skład którego wchodzą chirurdzy plastyczni, chirurdzy onkologiczni, a także dermatolodzy. W ośrodku tym chorzy mogą liczyć na przeprowadzenie bardzo dokładnej diagnostyki w postaci dermatoskopii, wideodermatoskopii, badań histopatologicznych, a także diagnostyki chirurgicznej. Działania warte uwagi podjęto także we Wrocławiu. W celu zwiększania wykwalifikowania lekarzy rodzinnych odnośnie diagnostyki tych chorób przeprowadzano w tym mieście bardzo interesujące szkolenia dla lekarzy Podstawowej Opieki Zdrowotnej, mające na celu zwiększenie ich wiedzy związanej z diagnostyką groźnych dla zdrowia i życia zmian skórnych. Program ten zakłada także aby przeprowadzać specjalistyczne badania, nawet bez skierowania. Ma on potrwać dwa lata, a środki finansowe mają pochodzić z Ministerstwa Zdrowia, a także funduszy europejskich. Ma on dotyczyć lekarzy rodzinnych z trzech województw: opolskiego, śląskiego oraz dolnośląskiego. Podczas realizacji tego programu będzie można również uzyskać informacje na temat profilaktyki chorób skóry oraz przebadać się z wykorzystaniem dermatoskopu albo wideodermatoskopu. Wydaje mi się, że tworzenie takich programów jest jak najbardziej słuszne z uwagi na to, że oczekiwanie na wizytę u specjalisty czasem trwa kilka miesięcy, a jak wiemy w przypadku nowotworów czas odgrywa duzą rolę. Osobom w wieku 50-64 lat z uwagi na zwiększone ryzyko rozwoju nowotworów skóry przewiduje się przeprowadzanie badań przesiewowych. Wydaje mi się, bardzo dobrym pomysłem to, że lekarze rodzinni będą poszerzać swoją wiedzę na temat nowotworów skóry, ponieważ właśnie do nich, w pierwszej kolejności zgłasza się duża część pacjentów. Warto więc aby ich wiedza na temat chorób, które występują coraz częściej była jeszcze większa. Jak w każdej chorobie bardzo ważne jest postawienie właściwej diagnozy, na jak najwcześniejszym stadium jej rozwoju. Musimy zdać sobie sprawę z tego, że czynnikiem, który w największym stopniu przyczynia się do rozwoju nowotworów skóry jest promieniowanie ultrafioletowe pochodzące ze Słońca, a także te które jest emitowane przez lampy w solariach. Dlatego tak ważne jest odpowiednia ochrona przed Słońcem oraz unikanie solarium. Jak się okazuje najbardziej szkodliwe dla skóry jest krótkie, ale intensywne opalanie, które często powoduje oparzenia słoneczne. W szczególności ostrożne powinny być osoby o jasnej karnacji. Zespół znamion dysplastycznych również przyczynia się do zwiększania zachorowania ponieważ czerniak może rozwijać się również na podłożu innych zmian.
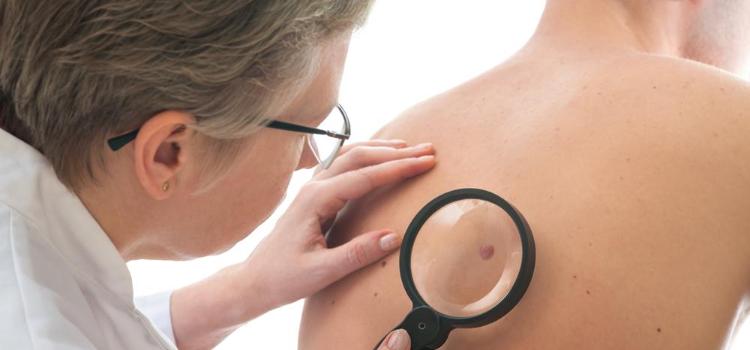
Jeżeli doszło już do przerzutów w przypadku czerniaka to jest to bardzo zaawansowane stadium. Nowotwór ten początkowo pojawia się na powierzchni skóry, ale następnie może wrastać w jej głąb na 1mm. W wyniku tego może dostać się do naczyń krwionośnych co może zwiększać ryzyko wystąpienia groźnych dla życia przerzutów. Jest to najbardziej niebezpieczna sytuacja jeżeli chodzi o czerniaka. Nowotwór ten ma bardzo agresywny przebieg dlatego bardzo ważne jest wczesne jego rozpoznanie. Jeśli występuje on tylko miejscowo i zostanie w porę chirurgicznie usunięty to szansa na wyleczenie jest bardzo duża. Wspomnieć należy o tym, że badanie kontrolne u specjalisty jest nieinwazyjne, szybkie i niezbyt skomplikowane. Lekarz przy użyciu dermatoskopu, który umożliwia 10-12 krotne powiększenie ogląda skórę. Pozwala to na uwidocznienie głębszych struktur znamienia co pozwala na analizę atypowych zmian. W przypadku czerniaka konieczne jest wspomnienie o solariach. Według Światowej Organizacji Zdrowia w 2009 roku korzystanie z nich zostało uznane za jeden z bardziej rakotwórczych czynników. Promieniowanie wytwarzane przez lampy w solarium jest około 10-15 procent silniejsze od promieniowania słonecznego w najbardziej gorący dzień. 10 minut w solarium jest więc porównywalne do 100 minut ekspozycji na promieniowanie słoneczne. Osoby, które korzystają z solarium raz w miesiącu są o 55 procent bardziej narażone na rozwój czerniaka, a u osób poniżej 30 roku życia prawdopodobieństwo to jest większe o 75 procent. Warto zaznaczyć, że korzystanie z solarium jest szczególnie niebezpieczne w okresie jesienno-zimowym, ponieważ skóra w tym czasie nie jest przygotowana na oddziaływanie promieniowania ultrafioletowego. Warto wspomnieć o tym, że w naszym kraj w 2018 roku wprowadzono zakaz korzystania z solarium w przypadku osób niepełnoletnich. Moim zdaniem to bardzo dobre działanie profilaktyczne. Warto zaznaczyć, że niewiele krajów na świecie zdecydowało się na taki krok. Dobrym postępowaniem jest również to, że w solariach muszą zostać umieszczone widoczne ostrzeżenia, które mówią o tym, że korzystanie z nich może zwiększać ryzyko rozwoju czerniaka. Rozpoczynając terapię w pierwszej kolejności należy ocenić typ raka i jego poziom zaawansowania. W przypadku przerzutów rozpoczyna się leczenie systemowe, a jeżeli znajdują się one w węzłach to należy usunąć je podczas operacji. Doskonale wiemy o tym, że bardzo ważne jest dbanie i ochrona zdrowia naszych dzieci od najwcześniejszych lat ich życia. Oczywiście chodzi także o ochronę skóry przed szkodliwym promieniowaniem ultrafioletowym. Według naukowców bardzo ważne jest aby dzieci do 6 miesiąca życia chronić przed nadmierną ekspozycją na promienie słoneczne, a do 3 roku życia te narażenie powinno być ograniczone do minimum. Do drugiego roku życia powinno stosować się filtry fizyczne, natomiast po przekroczeniu tego wieku można stosować filtry chemiczne. Dane pochodzące z Krajowego Rejestru Nowotworów sugerują, że czerniak jest coraz częściej diagnozowany wśród młodych osób w wieku 24-40 lat, z większą częstotliwością u kobiet. Szczególnie narażone są osoby o jasnej karnacji i włosach. Istotne jest zwracanie uwagi na nowe znamiona. Najlepszym momentem aby przeprowadzać badania skóry u dermatologa jest jesień ponieważ po okresie wakacyjnym może dochodzić do zwiększania ich ilości na naszej skórze. W ostatnim czasie dużą rolę w leczeniu odgrywa rolę immunoterapia. Podobnie jest także w przypadku czerniaka. Wykorzystuje się komórki odpornościowe gospodarza do walki z komórkami nowotworowymi. W pierwszej i drugiej linii leczenia wykorzystuje się nowoczesne leki, które wiążą się z receptorem punktu kontrolnego PD-1, które występują na limfocytach T lub PDL-1 występujących na komórkach nowotworowych. Gdy u chorych wystepuje mutacja BRAF to można wykorzystać terapię celowaną molekularnie. Zastosowanie terapii molekularnej pozwala osiągnąć 5-letnie przeżycie pacjentów na poziomie 40-50 procent. W przypadku gdy się go nie stosuje to takie przeżycie obserwuje się tylko u 4 procent chorych. Obie te formy terapii są refundowane przez NFZ, natomiast nie są one w pełni dostępne. Warto wspomnieć, że w naszym kraju każdego roku diagnozuje się około 4 tysiące przypadków czerniaka. Jak się okazuje 75 procent pacjentów może być leczonych operacyjnie. Pozostałe 25 procent pacjentów ma zaawansowaną postać choroby. Od razu po leczeniu chirurgicznym bardzo ważne jest rozpoczęcie leczenia uzupełniającego. Dzięki temu jest szansa, że u około 20-25 procent pacjentów nie dojdzie do nawrotu choroby. Eksperci podkreślają, że poważnym problemem jest to, że wszelkie objawy są bagatelizowane przez pacjentów i nie zgłaszają się oni w porę do lekarzy. W naszym kraju z powodu tego nowotworu złośliwego umiera około tysiąca osób. Gdyby udało się odpowiednio wcześnie rozpocząć terapię to na pewno liczba tych osób byłaby mniejsza. Według badań przeprowadzonych w Izraelu okazało się, że skuteczna w przypadku leczenia czerniaka może okazać się szczepionka. Jak na razie badania przeprowadzono na myszach, ale okazała się ona skuteczna zarówno w zapobieganiu rozwoju czerniaka jak i jego leczeniu, nawet w przypadku wystąpienia przerzutów. Prace nad tego rodzaju szczepionką są prowadzone również w Teksasie. Według naukowców szczepionka powoduje, że system immunologiczny zaczyna syntetyzować odpowiednie leukocyty, które są skierowane na czerniaka. Ciekawą informacją jest to, że szczepionka zapobiegała nawrotom choroby w kolejnych latach życia. Mam nadzieję, że w niedalekiej przyszłości uda się doprowadzić do tego, że będzie ona wykorzystywana w warunkach klinicznych. Nie można nie wspomnieć również o tym, że istnieje czerniak, który może zlokalizować się wewnątrz gałki ocznej. Jest to najczęstszy nowotwór tego narządu. Powstaje on zarówno z przyczyn genetycznych, a także na skutek promieniowania UVA i UVB. Nowotwór ten występuje częściej w miejscach, w których zlokalizowanych jest większa ilość komórek barwnikowych. Miejsca te to tęczówka, naczyniówka oraz ciało rzęskowe. Najczęściej jednak jest obserwowany w naczyniówce, zwykle w jednym oku. W celu postawienia diagnozy przeprowadza się badanie lampą szczelinową, a także wziernikowania. W dalszej kolejności wykonuje się badanie ultrasonograficzne aby ustalić granice występowania guza. Kolejnym etapem jest wykonanie rezonansu magnetycznego, który pozwala na uzyskanie bardziej szczegółowego obrazu oraz oceny innych narządów pod kątem ewentualnych przerzutów. wiele osób martwi się, że w przypadku zdiagnozowania tego nowotworu wewnątrz gałki ocznej musi dojść do jej całkowitego usunięcia podczas operacji. W rzeczywistości jest to stosunkowo rzadkie postępowanie. W pierwszej kolejności wykonuje się bowiem radioterapię miejscową, a także celowane terapie molekularne. Bardzo ważne jest właściwa profilaktyka polegająca na noszeniu okularów z odpowiednim filtrem, a także systematycznym, corocznym badaniu się u okulisty. Objawy, które powinny być niepokojące i sugerujące, że konieczna może być wizyta u specjalisty to: ból gałki ocznej, problemy z widzeniem dotyczące pola widzenia, a także ostrości i podrażnienia oka. Wielu pacjentów w naszym kraju nie wie w jaki sposób należy postępować w przypadku gdy nie mamy pewności co do niepokojących zmian. W naszym kraju istnieją fundacje, które udostępniają materiały informacje na temat czerniaka. Zostały one opracowane przez specjalistów, dzięki czemu pacjent wie jak należy postąpić w momencie podejrzenia i rozpoznania czerniaka. Od bardzo dawna wspomina się, że dbanie o właściwy poziom witaminy D jest istotny dla naszego zdrowia z różnych względów. W przypadku czerniaka nie jest inaczej. W pewnym badaniu wykazano, że u osób, które mają nieprawidłowy jej poziom, dwa razy częściej występował czerniak. Chorzy, u których stwierdzono niedobór tej witaminy miały o 16 procent większą śmiertelność w porównaniu do osób, u których jej poziom był właściwy. Zbliża się sezon wakacyjny. Jest to szczególny okres w roku, w którym musimy chronić się przed działaniem szkodliwych promieni słonecznych. Warto jest więc nabywać kremy z filtrem, które chronią zarówno przed promieniami UVA i UVB ponieważ oba te rodzaje mogą negatywnie wpływać na nasze zdrowie i zwiększać ryzyko rozwoju czerniaka.
Lekarze ostrzegają, że aż 40 procent rozwoju tych groźnych nowotworów powstaje na skutek nadmiernego opalania. Najwięcej przypadków tej choroby notuje się u osób między 50. a 79. rokiem życia. W tej grupie wiekowej najgorsze są też rokowania. Wraz z wiekiem wzrasta umieralność na ten nowotwór złośliwy. Szacuje się, że spośród 50-latków na czerniaka umiera aż 30 procent, a spośród 80-latków aż 70 procent. Związane jest to z tym, że w starszym wieku dużo trudniej jest zdiagnozować czerniaka, bo zmian na skórze przybywa. Seniorzy spośród wszystkich grup w społeczeństwie w najmniejszym stopniu reagują na apele, odnośnie samoobserwacji skóry i dbania o nią stosując kosmetyki z filtrami UV. Osoby, które mają mniejszą pigmentację skóry mają zdecydowanie zwiększa wrażliwość na poparzenia słoneczne, ale także na wszelkiego rodzaju skutki uboczne związane z wystawianiem na promieniowanie ultrafioletowe. Poza tym zdarza się, że osoby starsze nie stosują odpowiedniej ochrony, sądząc, że w ich wieku zagrożenie czerniakiem już nie istnieje. Każda, nawet najmniejsza zmiana na powierzchni skóry, która zmienia się i wydaje się podejrzana, powinna zostać skonsultowana ze specjalistą jak najszybciej. Chociaż czerniaki mają swoje charakterystyczne cechy, bywają one często bagatelizowane, dlatego zawsze warto zasięgnąć opinii lekarza. Co ważne, często w przypadku osób starszych zmiany te nie są charakterystyczne, dlatego tak ważna jest kontrola u dermatologa lub chirurga-onkologa. Badanie skóry u lekarza, który dysponuje dermatoskopem powinno być wykonywane raz w roku, a osoby z grupy ryzyka zachorowania na czerniaka powinny je wykonywać dwa razy do roku. Eksperci podkreślali, że badanie skóry powinni wykonywać również lekarze podstawowej opieki zdrowotnej oraz lekarze medycyny pracy, są bowiem zawody, w których ryzyko zachorowania na ten nowotwór skóry jest podwyższone. Dotyczy to na przykład rolników lub pracowników budowlanych. Obok tak zwanych terapii celowanych immunoterapii jest obecnie nową uznaną formą leczenia tego agresywnego nowotworu. Przyjmuje się, że około jedna czwarta do jednej trzeciej pacjentów rzeczywiście reaguje na immunoterapię. Kandydatami do immunoterapii są przede wszystkim pacjenci z zaawansowanym czerniakiem lub rakiem płuc, ale także z niektórymi rzadszymi chorobami nowotworowymi. Zastosowanie inhibitorów punktów kontrolnych może mieć jednak skutki uboczne. Mogą pojawić się wysypki i zmiany w wątrobie, a także biegunkę lub zmiany w układzie hormonalnym. Warto wspomnieć o tym, że powstała już szczepionka mRNA na czerniaka. Leczenie BNT111 ma być połączone ze stosowaniem leku immunoterapeutycznego i ma na celu zwalczanie zaawansowanego czerniaka. Badania nad mRNA zostały przyspieszone i pojawiły się w centrum uwagi ze względu na możliwość wykorzystania tej technologii walce z COVID-19. Szczepionka ukierunkowana jest na cztery antygeny, a co najmniej jeden z nich występuje w ponad 90 procentach przypadków czerniaka z przerzutami. Jeszcze do końca 2020 roku pacjenci z czerniakiem z potwierdzoną mutacją w genie BRAF czy też wysoką ekspresją białka PDL-1, potrzebujący leczenia uzupełniającego, mogli je uzyskać tylko w ramach ratunkowego dostępu do technologii lekowych (RDTL), a później Funduszu Medycznego. Procedura wnioskowania o terapię była skomplikowana i przysparzała lekarzom wiele biurokratycznych formalności. Zabierało to specjalistom cenny czas, ale mogło się także przyczyniać do tego, że nie wszyscy chorzy otrzymywali skuteczne leczenie. Celem stosowania terapii adjuwantowej jest zabezpieczenie pacjenta przed nawrotem choroby nowotworowej. Z punktu widzenia farmakoekonomicznego terapia uzupełniająca pozwala zmniejszyć koszty związane z koniecznością ponownego leczenia pacjenta z powodu nawrotu. Fakt refundacji terapii adjuwantowej z pewnością przyczyni się do tego, że znacznie większa liczba pacjentów, wymagających dalszego postępowania po usunięciu zmiany nowotworowej, otrzyma optymalną terapię. Aktualnie niezwykle istotne jest jednak, aby onkolodzy oraz chirurdzy onkologiczni we właściwy sposób kwalifikowali pacjentów do leczenia uzupełniającego, zgodnie z obowiązującymi zaleceniami i tym samym dawali chorym szansę na trwałe wyleczenie nowotworu. Czerniak błon śluzowych jest nowotworem złośliwym, który rozwija się z melanocytów. Te komórki barwnikowe wytwarzające melaninę, które występują głównie w skórze, ale również poza nią, w błonach śluzowych wyściełających drogi oddechowe, przewód pokarmowy i drogi moczowo-płciowe. Zmiany tego typu występują bardzo rzadko. Stanowią około 1,5 % wszystkich czerniaków i 0,03% wszystkich nowotworów. W obrębie głowy i szyi głównie atakuje podniebienie twarde i dziąsło szczęki, rzadziej dziąsło żuchwy, wargi czy policzki. Zdarza się, że obserwuje się go na dnie jamy ustnej, w okolicach migdałków i ślinianki przyusznej. O ile głównym czynnikiem wpływającym na rozwój czerniaka skóry jest promieniowanie UV, o tyle w przypadku czerniaka błony śluzowych czynniki etiologiczne nie są do końca oczywiste i potwierdzone. Odnotowano zwiększony odsetek zachorowania na czerniaka błon śluzowych u osób narażonych na ekspozycję na formaldehyd oraz palących tytoń, co może wskazywać na mutagenny wpływ tych dwóch czynników na rozwój tego nowotworu złośliwego. Warto jest wspomnieć o osiągnięciu polskich naukowców, które może pomóc w diagnozowaniu i profilaktyce chorób skóry. Specjalne podręczne urządzenie, które, dzięki wymiennym modułom znajdującym się w zestawie może być otoskopem, termometrem, stetoskopem, kamerą obrazowania gardła i dermatoskopem w jednym. Startup nie chce się koncentrować tylko na sprzęcie, ale również na oprogramowaniu i systemie obsługiwania pacjenta. W efekcie dzięki urządzeniu Higo samemu będzie można zbadać chorą osobę, a wyniki przesłać do lekarza. Diagnozę, plan leczenia i e-receptę dostaniemy od lekarza zdalnie z pomocą dedykowanej aplikacji mobilnej. I to nawet w ciągu godziny. Naukowcy z dwóch katowickich uczelni opracowali specjalny klips, ułatwiający diagnostykę nowotworów skóry. Urządzenie daje specjaliście więcej informacji niż tradycyjny dermatoskop, przy pomocy którego dermatolodzy badają znamiona barwnikowe na skórze. Urządzenie przypomina zwykłą klamerkę do bielizny. Umieszcza się fałd skóry w miejscu, w którym znajduje się znamię. Wyemitowana wiązka światła jest kierowana do kilku odbiorników zlokalizowanych w jednym z ramion klipsa. To z kolei pozwala określić grubość zmiany i inne jej parametry oraz decydować o podjęciu leczenia lub dalszej obserwacji. Dla porównania dermatoskop nie pozwala dokładnie zmierzyć owej grubości i wewnętrznej struktury nacieku. W czasie badania dermatoskopem lekarze zwracają szczególną uwagę na asymetrię nacieku, różnice w zabarwieniu czy nierówność brzegów, a także starają się obserwować jego głębsze struktury. Działanie to jest o tyle ważne, że prawdopodobieństwo wyleczenia nowotworu skóry zależy od grubości guza. Zaproponowana przez katowickich naukowców metoda badania jest nieinwazyjna i bezpieczna nawet w przypadku miejsc zmienionych chorobowo. Klips może być również wykorzystywany do monitorowania postępów leczenia zarówno w warunkach szpitalnych, jak i domowych. Czerniak jest diagnozowany jest każdego roku u 3 tysięcy Polaków. Niestety zapadalność na ten nowotwór skóry stale wzrasta. Przykładowo, w 2009 roku zapadalność na ten nowotwór wynosiła około 11,6 na 100 tysięcy osób, a w 2019 roku – 15,6 tysięcy na 100 tysięcy osób. Pomimo tych statystyk warto jednak wspomnieć, że odsetek osób świadomych, iż korzystanie z solarium należy do głównych czynników sprzyjających powstawaniu czerniaka, wzrósł z 51 procent do 78 procent, a w przypadku takiego czynnika, jak doznanie w przeszłości poparzenia słonecznego, odsetek ten wzrósł z 32 procent do 64 procent. Nadal jednak istotny problem stanowi niestosowanie się obywateli naszego kraju do zasad profilaktyki pierwotnej i ochrony skóry przed promieniowaniem UV. W ostatnim dziesięcioleciu poprawiła się wiedza społeczeństwa na temat konieczności obserwowania zmian na skórze, o czym świadczy wzrost wykrywania czerniaków na wczesnych etapach rozwoju. Jednak wciąż tylko cztery na 10 osób udałoby się natychmiast do lekarza ze zmianą na skórze, która ma asymetryczny kształt i kolor inny niż czarny.