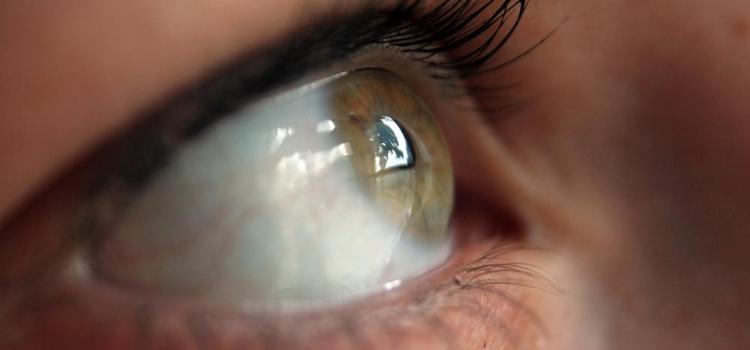
Badanie dna oka, które poza diagnostyką chorób narządu wzroku pomaga wykryć wiele ogólnoustrojowych schorzeń – takich jak nadciśnienie tętnicze, miażdżyca czy cukrzyca - umożliwi także wczesne wykrycie chorób Alzheimera i Parkinsona. Potwierdzają to na razie badania przeprowadzone na zwierzętach.
Badanie dna oka to jeden z podstawowych elementów diagnostyki chorób oczu - przypomina dr hab. n. med. Katarzyna Michalska-Małecka z Uniwersyteckiego Centrum Klinicznego im prof. K. Gibińskiego w Katowicach.
Od lat - poza wykrywaniem zmian okulistycznych - badanie to umożliwia także wykrycie wielu chorób ogólnoustrojowych. Stwierdzone w badaniu zmiany odzwierciedlają np. cukrzycę czy nadciśnienie, z których pacjenci nieraz nie zdawali sobie sprawy.
Bardzo możliwe, że już wkrótce katalog chorób, których wczesne wykrycie umożliwi badanie dna oka, poszerzy się o alzheimera i parkinsona - dwie degeneracyjne choroby układu nerwowego, które dotykają przede wszystkim osoby starsze.
„Najnowsze doniesienia naukowe, badania amerykańskie i angielskie, informują nas o przełomowych raportach dotyczących badania dna oka u zwierząt. Wynika z nich, że za pomocą oftalmoskopu (wziernika), z wykorzystaniem wiązki laserowej i znacznika, możemy rozpoznawać komórki siatkówki, które ulegają apoptozie czyli śmierci komórki” - powiedziała PAP dr hab. n. med. Michalska-Małecka.
Wyniki tych badań opublikowano w sierpniowym numerze „Acta Neuropathologica Communications” i w „Investigative Ophthalmology & Visual Science” z początku b.r.
U zwierząt naukowcy wykonywali też tomografię siatkówki (badania OCT). Badacze stwierdzili również typowe zmiany wokół tarczy nerwu wzrokowego i centralnej części siatkówki, czyli w plamce. „Co więcej - zmiany te występują przed objawami typowymi dla choroby Alzheimera, co jest prawdziwą rewolucją” - podkreśliła okulistka, komentując osiągnięcia Brytyjczyków i Amerykanów.
Nie wiadomo jeszcze, kiedy badanie dna oka pod kątem wczesnej diagnozy Alzheimera i Parkinsona będzie stosowane u ludzi. „Samo badanie nie jest oczywiście metodą nową, konieczne jest przeprowadzenie badań klinicznych i wieloletnich obserwacji, ustalenie odpowiednich standardów dla tej metody i potwierdzenie, które elementy są charakterystyczne dla tych chorób. Pozwoli to na wcześniejsze rozpoczęcie leczenia, a tym samym skuteczniejszą terapię, obniżenie kosztów i lepsze rokowania” - wyjaśniła specjalistka.
Okuliści podkreślają, że każda osoba po 40. roku życia powinna co najmniej raz w roku poddać się badaniu dna oka. Przypominają, że wraz z wiekiem rośnie ryzyko zachorowania, nie tylko na choroby oczu, a badanie dna oka umożliwia ich wczesne wykrycie. To badanie nieinwazyjne i bezbolesne. Zazwyczaj wymaga wcześniejszego rozszerzenia źrenic poprzez podanie kropel, co ułatwia badanie i zwiększa dokładność oceny dna oka.
Dzięki badaniu można ocenić stan tarczy nerwu wzrokowego oraz siatkówki - jej najważniejszym elementem jest obszar zwany popularnie plamką, która odpowiada za centralną część pola widzenia. Badanie umożliwia też zdiagnozowanie jaskry, na przykład jaskry tzw. niskiego ciśnienia (gdy nie ma dolegliwości bólowych i badanie ciśnienia śródgałkowego nie wykazuje nieprawidłowości), a mimo to dochodzi do uszkodzenia nerwu wzrokowego i zawężenia pola widzenia.
Badanie dna oka, poprzez kontrolę stanu naczyń siatkówki, umożliwia też zbadania ogólnego stanu organizmu i wykrycie ewentualnych zmian. „Stan naczyń, ich krętość, obecność krwotoków, przesięków, czy usztywnienie, może świadczyć np. o nadciśnieniu tętniczym czy cukrzycy. Np. obrzęk tarczy nerwu wzrokowego może świadczyć o obecności guza wewnątrzczaszkowego” - wyjaśnia specjalistka. Dla każdej choroby są typowe inne objawy. Specjalista może stwierdzić np. angiopatię nadciśnieniową lub retinopatię cukrzycową” – wylicza dr hab. n. med. Michalska-Małecka.
Jak zaznacza, często zdarza się, że właśnie w trakcie badania u okulisty pacjent dowiaduje się o ogólnoustrojowej chorobie, z której wcześniej nie zdawał sobie sprawy. Jest kierowany do internisty, neurologa, czy endokrynologa.
Poza badaniem oftalmoskopem ważne jest także nowoczesne badanie za pomocą tomografii komputerowej (OCT). Sprzęt umożliwiający takie badanie znajduje się na wyposażęniu wielu poradni i gabinetów okulistycznych. To metoda nieinwazyjna, bezbolesna i dokładna, która umożliwia ocenę tarczy nerwu wzrokowego i poszczególnych warstw siatkówki – wskazała specjalistka.
Źródło: www.naukawpolsce.pap.pl


















Komentarze
[ z 6]
Kto by pomyślał, że jedno badanie może przynieść tyle korzyści. Przykładowo nadciśnienie tętnicze jest ciągle wykrywane za późno. Postępowanie diagnostyczne podjęte u chorego z nadciśnieniem tętniczym ma na celu oszacowanie ryzyka sercowo-naczyniowego. Ocena ryzyka jest podstawą wyboru najlepszej strategii leczenia pacjenta lub innego postępowania. U młodszych osób decyzje dotyczące leczenia powinno się opierać na określeniu ryzyka względnego, czyli podwyższenia ryzyka w stosunku do przeciętnego ryzyka w populacji. Leczenie nadciśnienia tętniczego powinno prowadzić do obniżenia ciśnienia do wartości prawidłowych lub, jeśli to niemożliwe, do wartości najbardziej do nich zbliżonych. Wynika to z licznych obserwacji wskazujących, że skuteczne obniżenie ciśnienia krwi zmniejsza ryzyko powikłań w układzie sercowo-naczyniowym, zwłaszcza udaru mózgu oraz ostrych incydentów wieńcowych. Podstawowym elementem strategii leczenia pacjenta z nadciśnieniem jest skorygowanie wszystkich modyfikowalnych czynników ryzyka.
To bardzo ciekawe doniesienia! Jak na razie nie udało się wykryć leków na chorobę Alzheimera oraz Parkinsona, ale wcześniejsze ich zdiagnozowanie daje szansę na dłuższe życie,z mniejszym nasileniem się objawów. Chciałbym zatrzymać się przy chorobie Parkinsona. W naszym kraju choroba ta dotyka 60-80 tysięcy pacjentów. Co roku przybywa ich około 4 tysięcy. Jeszcze jakiś czas temu choroba ta była przypisana tylko osobom starszym, ponieważ właśnie wśród seniorów była najczęściej diagnozowana. W ostatnich czasach dotyka ona jednak coraz częściej dwudziesto i trzydziestolatków. Wydaje mi się, że jest to sygnał dla lekarzy, którzy powinni być bardziej wyczuleni na wszelkie objawy, które mogą się pojawić. Chodzi tutaj o drżenie rąk, nóg czy głowy, pochylenie sylwetki do przodu, zmęczenie, ogólne spowolnienie ruchowe. Wśród mniej typowych objawów można stwierdzić zaburzenia wzroku, zaparcia oraz depresja. Odpowiednio wczesne rozpoznanie choroby i wdrożona terapia pozwala tym młodym osobom na kontynuowanie pracy zawodowej. W poszukiwaniu przyczyn rozwoju choroby Parkinsona coraz częściej mówi się o przewodzie pokarmowym. Przeprowadzone badania wykazały zależność pomiędzy rozwojem tej choroby, a zmianami zachodzącymi w wyrostku robaczkowym. Dzięki temu, że usunięto wyrostek robaczkowy ryzyko wystąpienia tej choroby zmniejszyło się o 25 procent. W tej części przewodu pokarmowego znaleziono bardzo duże ilości białka- alfa-synukeliny, która ma związek z rozwojem tego schorzenia. Jest to więc szansa na zmniejszenie ryzyka wystąpienia tej choroby. W naszym kraju pacjenci leczeni są lewodopą, która w organizmie jest przekształcana do dopaminy. Na początku terapii pacjenci są na ogół zadowoleni z wyników leczenia, jednak z czasem się to zmienia. Po 3-5 latach leczenie przestaje skutkować. Pomimo zwiększonych przez lekarza dawek, choroba cały czas postępuje. Stopniowo narasta sztywność mięśni oraz spowolnienie. Wśród nowoczesnych metod leczenia tej choroby słyszy się o nowoczesnym rozwiązaniu- system duodopa. Polega on na tym, że przez skórę w jelicie umieszcza się zgłębnik, przez który podaje się dopaminę w postaci żeli. Jest ona podawana w jednoczesnym stężeniu i w tym samym tempie. To pozwala na utrzymaniu się tego na stałym poziomie we krwi. Podczas leczenia jest to bardzo ważne. Zespół naukowców z Japonii prowadzi badania, które jak się okazuje mają nie tylko spowolnić dalszy rozwój choroby, ale w pełni ją wyleczyć. Ma to się odbywać dzięki zastosowaniu komórek macierzystych, które stają się coraz popularniejsze w wielu gałęziach medycyny. Dzięki właściwościom komórek macierzystych możliwe, że będą one w stanie przekształcić się w brakujące generatory dopaminy w mózgu, które zostały zniszczone na skutek choroby. Wprowadzenie 2,4 miliona komórek prekursorowych zajęło naukowcom około 3 godzin. Po zabiegu pacjent czuł się w porządku, a jego stan ma być dalej monitorowany. Inne badania podejmują szwedzcy naukowcy, którzy planują wszczepiać do mózgu przeprogramowane astrocyty przy pomocy modyfikowanych genetycznie wirusów. Jeżeli wszystko pójdzie zgodnie z planem i wyniki będą obiecujące, to ta terapia będzie dostępna dla pacjentów od 2023 roku. Miejmy nadzieję, że na przestrzeni kilku lat choroba Parkinsona, oraz wszystkie inne dotąd nieuleczalne nie będą stanowiły już tak dużego problemu i lekarzom uda się opracować odpowiednie terapie, które pozwolą na pełne ich wyleczenie. Pamiętajmy o tym, że choroba może spotkać każdego z nas, niezależnie od wieku, dlatego ważne jest aby podczas pojawienia się pierwszych objawów skonsultować się z lekarzem w celu pogłębienia diagnostyki. Jak widzimy metod diagnozowania pojawia się coraz więcej co pozwala lekarzom na wcześniejsze wprowadzenie leczenia i możliwość funkcjonowania pacjentów w społeczeństwie znacznie dłużej.
Wydaje mi się, że przeprowadzanie takich badań może okazać się bardzo pomocne z uwagi na to, że dzięki wcześnie postawionej diagnozie istnieje szansa na lepiej prowadzoną terapię, której efekty będą bardziej widoczne. Warto również wspomnieć o nowej metodzie terapii alzheimera. Chodzi o wykorzystanie fal elektromagnetycznych emitowanych przez specjalne urządzenia, które stosuje się w leczeniu opisywanej choroby. Po kuracji trwającej 2 miesiące udało się przywrócić pamięć oraz funkcje poznawcze 7 z 8 pacjentów, co z pewnością jest bardzo dobrą informacją dla ogromnej liczby chorych na całym świecie. W badaniu wzięło udział 8 osób, powyżej 63 roku życia. Poddawani oni byli oddziaływaniu fal dwa dziennie. Pacjentom nakładano na głowę specjalną czapkę, w której znajdowało się urządzenie do emitowania fal, które włączały się sekwencyjnie zgodnie ze wzorem opracowanym przez biotechnologów. Co ważne po badaniu nie stwierdzono żadnych skutków ubocznych, w tym uszkodzeń w mózgu, co potwierdziły badania obrazowe. U wspomnianych siedmiu pacjentów znacznie poprawiły się wyniki jeżeli chodzi o pamięć, funkcje poznawcze czy koncentrację. Jak widzimy skuteczność tej metody jest ogromna co daje szansę dla wielu pacjentów na poprawę jakości życia. Przy pomocy rezonansu magnetycznego zobrazowano mózgi w celu oceny utworzonych nowych połączeń, które się pojawiły, co zapewne przyczyniło się do lepszego funkcjonowania mózgu. Skuteczność opisanego urządzenia prawdopodobnie wynika z tego, że dzięki emitowanym falom dochodziło do rozbijania białek tau oraz beta amyloidu, które gromadzą się w chorobie Alzheimera, uszkadzając mózg co utrudnia przepływ impulsów pomiędzy neuronami i przyczyniając się do wystąpienia objawów. Następnie do fazy badań klinicznych zaproszono kolejne 150 osób. Jeśli wyniki będą równie pozytywne to jest szansa na to, że ta forma terapii zostanie wprowadzona w przypadku pacjentów chorych na alzheimera w warunkach klinicznych.Jak się okazuje tylko 15 procent osób z choroba Alzheimera wie, że na nią choruje. W starszym wieku dosyć powszechnym zjawiskiem są problemy z pamięcią, dlatego nie wszyscy biorą pod uwagę to, że dana osoba może być mieć chorobę Alzheimera. Być może gdyby po przekroczeniu pewnego wieku wprowadzić obowiązkowe testy dla starszych osób, chociażby również pod kątem pamięci to udałoby się wychwycić te osoby, które mają problemy z pamięcią i skierować je na dodatkowe badania, które być może przyczyniłby się do tego, że wcześniej by była postawiona odpowiednia diagnoza. Aktualnie coraz więcej osób na nią choruje. Dokładna etiologia tej choroby nie jest znana, ale prawdopodobnie na jej rozwój nakłada się wiele czynników. Coraz więcej mówi się o tym, że da się zmniejszyć ryzyko jej wystąpienia poprzez odpowiednie postępowanie. Jak się okazuje, przeprowadzone kilka lat temu badanie ukazało, że choroby neurodegeneracyjna, w tym alzheimer występuje znacznie częściej u palaczy. Wiele badań przeprowadza się w ostatnim czasie na temat soli. Jak wiemy stosowanie jej w nadmiernych ilościach, które jest dosyć powszechne w naszym społeczeństwie z pewnością nie jest korzystne dla zdrowia. Jak się okazuje sól stosowana w nadmiernej ilości może przyczynić się do rozowju demencji. Mechanizm uszkodzenia mózgu na skutek soli, który przyczynia się do rozwoju tego schorzenia przebiega następująco. Na skutek jej nadmiaru w organizmie dochodzi do rozwoju nadciśnienia tętniczego, które przyczynia się do uszkodzenia istoty białej w mózgu i utraty dróg przewodzenia impulsów nerwowych. W wyniku wspomnianych mikrouszkodzeń dochodzi do pogorszenia sprawności umysłowej. Nadciśnienie tętnicze przyczynia się również do tak zwanych lakunarnych minizawałów, które mogą w przyszłości przyczynić się do rozwoju demencji. W dzisiejszych czasach co prawda liczba osób palących papierosy zmniejszyła się, co z pewnością jest dobrym prognostykiem jeżeli chodzi o zmniejszoną zachorowalność na chorobę Alzheimera, chociażby z powodu palenia papierosów. Na skutek palenia papierosów dochodzi do uszkodzenia istoty białej co może przyczyniać się do pojawienia problemów z pamięcią. Bardzo ważne jest unikanie produktów wysokoprzetworzonych oraz zawierających tłuszcze zwierzęce. Warto do swojej diety włączyć produkty zawierające w znacznej ilości przeciwutleniacze takie jak witamina E czy witamina C, a także oleje roślinne, orzechy (zwłaszcza migdały) oraz różne nasiona. Coraz więcej w ostatnim czasie mówi się o zanieczyszczeniach powietrza, na które skazane jest coraz więcej ludzi. Jak wynika z brytyjskich badań zanieczyszczenia powietrza pomimo tego, że wpływają na układ oddechowy i układ krążenia mogą również odgrywać istotną rolę w etiologii choroby Alzheimera. Przyczyniać się do tego może być zawarty w powietrzu tlenek azotu oraz pyły zawieszone PM2,5. Inne badania podają podobny związek. U osób mieszkających w zanieczyszczonych tlenkiem azotu obszarach ryzyko rozwoju demencji po 50 roku wzrasta aż o 40 procent. Moim zdaniem ta różnica jest ogromna. To kolejny dowód na to jak zanieczyszczenie powietrza stanowi zagrożenie dla naszego zdrowia i trzeba podejmować odpowiednie działania aby temu zapobiec. Nie od dzisiaj wiadomo, że ruch jest w stanie uchronić nas przed licznymi chorobami, nawet tymi, które na pierwszy rzut oka mogłyby się wydawać trudne do wyjaśnienia. Pamiętajmy, że aktywność fizyczna pozytywnie wpływa na układ krążenia, który dotyczy przecież także mózgu. Dzięki ruchowi obniża się ryzyko rozwoju choroby niedokrwiennej mózgu (a także serca) oraz usprawnia się krążenie. Aktywność fizyczna to jednak poważny problem w dzisiejszych czasach i dotyczy wszystkich grup społecznych niezależnie od wieku. Przykładowo codzienny spacer wynoszący ponad 3 kilometry redukuje o 1,8 raza ryzyko demencji, niż w przypadku przemaszerowania jedynie 400 metrów. Wydaje mi się, że nie jest to zbyt duża odległość, która chociażby może być pokonywana przez dzieci w drodze do i ze szkoły. Seniorzy bardzo często skarżą się na to, że poruszanie jest dla nich sporym problemem. Na ulicy coraz częściej można zauważyć starsze osoby uprawiające nordic walking. Według mnie to bardzo dobra forma aktywności fizycznej, która pozwala na zaangażowanie całego organizmu do ruchu, co korzystnie wpływa na stawy starszych osób, jeśli oczywiście nie występują ku temu żadne przeciwwskazania. Z czasem starsze osoby przyzwyczajają się do wysiłku i z pewnością wychodzi im to na zdrowie, zarówno fizyczne jak i psychiczne. W czasach, w których większość z nas żyje w ciągłym pędzie bardzo trudno jest dbać o swoje pasje i zainteresowania. Jak się okazuje również brak intensywnej pracy umysłowej, która może być związana ze swoim hobby zarówno w młodym jak i starszym wieku wpływa na rozwój demencji. Cały czas powstają różnego rodzaju gry zmuszające graczy do wysiłku umysłowego, dlatego myślę, że warto jest po nie sięgać i organizować chociażby spotkania podczas, których dzieci grają w nie ze swoimi dziadkami czy rodzicami. Taka gimnastyka dla umysłu jest niezmiernie ważna. Jest to również połączenie przyjemnego z pożytecznym.
Ciekawe jest to, że w trakcie jednego badania jest możliwe przebadanie się pod kątem dwóch bardzo niebezpiecznych chorób. Warto zaznaczyć, że pomimo licznych starań wciąż nie udało się jednoznacznie ustalić co przyczynia się do rozwoju choroby Parkinsona. Ostatnie badania bardzo wiele mówią o tym, że istotną rolę może w tym odgrywać wyrostek robaczkowy. Jak wynika z badań, usunięcie go zwiększa nawet o 300 procent ryzyko rozwoju tej choroby. To pokazuje, że ta część jelita wcale nie jest taka obojętna jakby się wcześniej mogło wydawać. Według pewnych danych wykazano, że z 488 190 pacjentów, którym usunięto wyrostek robaczkowy, u 4470 (0,92 procent) zdiagnozowano w przyszłym życiu parkinsona. W przypadku pozostałych 61,7 mln pacjentów, których nie poddano takiej operacji, choroba rozwinęła się u 177 230 (0,29 procent), czyli jeżeli biorąc pod uwagę procenty to u trzech razy mniej pacjentów. Być może dzięki temu nie będzie się usuwało “przy okazji” wyrostka robaczkowego, tak jak ma to miejsce przy niektórych operacjach. Warto jest wspomnieć, że choroba ta inaczej przebiega w przypadku kobiet i mężczyzn, na co powinni zwracać uwagę klinicyści. Ryzyko rozwoju tej choroby w przypadku mężczyzn jest dwa razy większe niż u kobiet, przy czym przebieg choroby jest szybszy u Pań i ma niższy wskaźnik przeżycia. W przypadku kobiet później pojawiają się natomiast objawy związane z motoryką. Mężczyźni za to mają większe problemy z utrzymaniem prawidłowej postawy ciała. Symptomy takie jak depresja, zmęczenie, utrata smaku lub węchu, zaparcia, ból, zmiana masy ciała i nadmierne pocenie się występują częściej i mają cięższy przebieg u kobiet. Doskonale wiemy o tym, że urazy głowy mogą pozostawiać trwałe uszkodzenia w mózgu. Jak się okazuje również na skutek wstrząsu mózgu zarówno pierwszego, drugiego i trzeciego stopnia mogą zwiększać ryzyko rozwoju choroby Parkinsona. W przypadku pierwszego stopnia ryzyko wyniosło 56 procent, natomiast w przypadku wyższych stopni wzrosło aż do 83 procent. Pozostając w tematyce urazów warto również wspomnieć o innym ciekawym badaniu przeprowadzonym na piłkarzach. Jak się okazuje również w ich przypadku wzrasta ryzyko wystąpienia choroby Parkinsona, a także choroby Alzheimera. Związane jest to z odbijaniem piłki głową, co związane jest z powstawaniem mikrourazów. Moim zdaniem te dane powinny trafić do trenerów oraz samych piłkarzy co może wpłynie na pewne zmiany w planach treningowych tak aby głowa była w jak najmniejszym stopniu narażona na urazy. Jakiś czas temu słyszałam o tym, że udało się stworzyć specjalną łyżkę przeznaczoną właśnie dla pacjentów chorych na parkinsona. Doskonale wiemy, że w przebiegu tej choroby występuje drżenie rąk, które znacznie może utrudniać spożywanie posiłków. Dla wielu osób jest to poważne utrudnienie, które może być przyczyną licznych frustracji, w szczególności gdy te osoby mieszkają same i nie mogą liczyć na niczyją pomoc. Łyżka jest zaopatrzona w czujniki, które reagują na drgania i są w stanie je zredukować nawet o 70 procent. Warto zaznaczyć, że taka łyżka będzie mogła znaleźć zastosowanie również w przypadku innych chorób, w których także występuje drżenie rąk. Coraz częściej mówi się o tym, że w naszym kraju tworzy się program kompleksowej i skoordynowanej opieki nad pacjentami chorych na parkinsona. Celem tego programu jest to aby w jednym ośrodku pacjent miał dostęp do neurologa, psychiatry, rehabilitanta, neurochirurga, a także dietetyka. Placówki te mają pojawić się w Łodzi, Szczecinie, Warszawie i Wrocławiu. Właśnie w takich ośrodkach powinno być prowadzone zaawansowane leczenie oraz terapie infuzyjne. Sprawowana ma być także opieka po zabiegach głębokiej stymulacji mózgu, podczas której umieszcza się elektrody stymulujące do znajdujących się głęboko częściach mózgu. Według tego modelu leczenia pacjent ma mieć dostosowane leczenie w zależności od wieku oraz stanu z użyciem najnowocześniejszych metod co pozwoli na wyższą skuteczność oraz efektywność ekonomiczną. Jeden główny ośrodek jako podmiot koordynujący ma kontrolować postępowanie diagnostyczno-terapeutyczne, specjalistyczne świadczenia ambulatoryjne, a także w zależności od stanu i potrzeb pacjenta rehabilitację. Celem wprowadzonych zmian jest polepszenie standardów leczenia tej choroby w naszym kraju. Jeżeli chodzi o leczenie to bardzo ciekawe działania prowadzone są w Japonii, dotyczące zastosowania komórek macierzystych w walce z chorobą Parkinsona. Co ciekawe celem naukowców jest nie tylko spowolnienie choroby choroby tylko całkowitego wyleczenie. W mózgu pacjenta umieszczono 2,4 miliona prekursorów komórek nerwowych. Po zabiegu trwającym około 3 godziny operowany pacjent podaje, że czuje się dobrze i będzie poddawany dalszym obserwacjom. Jeżeli jego stan będzie się tak dalej utrzymywał to kolejna osoba będzie poddana operacji. Gdy wszystko pójdzie zgodnie z planem to taka metoda zostanie wprowadzona do kliniki już w 2023 roku, czyli dosyć szybko. Inna metoda jest opracowywana przez naukowców ze Szwecji i ma polegać na tym, że astrocyty mają zostać przeprogramowane za pomocą genetycznie modyfikowanych wirusów. Dzięki tej metodzie udało się stworzyć komórki, które syntetyzowały dopaminę, której niedobory stwierdza się w przypadku choroby Parkinsona. Jak na razie metoda ta została wykorzystana na myszach oraz ludziach w warunkach laboratoryjnych. W przypadku myszy po około 5 tygodniach zauważono znaczne, korzystne zmiany jeżeli chodzi o poruszanie się. Mam nadzieję, że kwestią czasu jest stworzenie coraz to dokładniejszych badań diagnostycznych oraz metod leczenia, które pozwolą na pełne wyleczenie pacjentów. Choroba Parkinsona jest bardzo poważną chorobą, która może całkowicie zmienić życie nie tylko chorego, ale także osób z najbliższego otoczenia. Liczę na to, że zmiany w polskiej ochronie zdrowia również obejmą chorych na parkinsona, poprzez wprowadzenie wyżej opisanych przeze mnie zmian. Dzięki temu jakość życia pacjentów z pewnością się poprawi oraz pozwoli na dłuższe życie o znacznie lepszej jakości.
Przeprowadza się wiele badań dotyczących choroby Parkinsona i nowe doniesienia są bardzo interesujące i mogą ułatwić nam walkę z tym schorzeniem. Jeżeli chodzi o patofizjologię tego schorzenia to dochodzi do odkładania patologicznego białka zwanego alfa-synekuliną. W mózgu mogą się one łączyć tworząc tak zwane ciała Lewy’ego które można dostrzec pod mikroskopem. Początkowo te szkodliwe białka mogą być usuwane, jednak wraz z upływem czasu proces ten zostaje zaburzony. Nadmierna ilość białka w komórce przyczynia się do jej śmierci. Początkowo występuje więc jej zwyrodnienie, a następnie obumarcie. Warto wspomnieć o terapiach, które są dostępne w naszym kraju w leczeniu choroby Parkinsona. Jedną z nich jest głęboka stymulacja mózgu. Opiera się ona na tym, że elektrody są umieszczane w odpowiednim miejscu w mózgu i połączone przewodem pod skórą ze stymulatorem zlokalizowanym na klatce piersiowej. Takie zabiegi są przeprowadzane od ponad dwudziestu lat i jest to przełom w leczeniu tego schorzenia. Bardzo ważne jest to, że jego skuteczność jest bardzo wysoka, przy niskim ryzyku infekcji. Niestety nie można jej zastosować u każdego pacjenta bowiem przeciwwskazaniem są zmiany naczyniowe w mózgu, łagodne otępienie, a także wiek wynoszący ponad 70 lat. Wiąże się to z tym, że już na samym początku bardzo duża część pacjentów nie jest klasyfikowana do zabiegu. Warto zaznaczyć, że przez większą część zabiegu pacjent jest świadomy i to może być sporym utrudnieniem dla pacjentów. Inną metodą leczenia może być podskórne podawanie apomorfiny, która jest agonistą dopaminowym, a więc pobudza te same receptory co dopamina. Skuteczność jej działania jest uzależniona od tego ile komórek zostało uszkodzonych w procesie chorobowym. Minusem tej terapii jest to, że jej działanie jest stosunkowo krótkie. Utrzymanie odpowiedniego poziomu leku, które pozwolą na pobudzenie receptorów dopaminowych jest bardzo trudne, a jedyna opcja jaka może na to pozwolić to podawanie ich we wlewie. Dodatkowo taka metoda leczenia wymaga codziennej pomocy opiekuna, który pomaga przygotować infuzję i podłączyć pompę. Podstawowym lekiem, który się stosuje jest lewodopa, która jest aminokwasem przekształcającym się w mózgu w dopaminę. W początkowych etapach leczenia, gdy objawy nie są jeszcze zbyt nasilone to taka terapia charakteryzuje się wysoką skutecznością. Okres ten trwa mniej więcej od 3 do 5 lat. Z upływem czasu skuteczność takiej formy terapii stopniowo spada. Kolejno lekarz zwiększa dawki leku, jednak również one nie są zbyt skuteczne. W tym momencie choroba przechodzi w formę zaawansowaną. Warto jest także wspomnieć o systemie duodopa, w której pacjenci przez skórę na brzuchu mają zakładany zgłębnik bezpośrednio do jelita cienkiego, którym specjalistyczna pompa podaje choremu lek pod postacią żelu. Stopniowe uwalnianie leku bezpośrednio w jelitach umożliwia osiągniecie jego stałego stężenia, we krwi, a więc także i w mózgu. Ten aspekt przemawia za tym, że jest to metoda skuteczniejsza od doustnego podawania lewodopy. Obserwowana jest znaczna poprawa sprawności ruchowej i zapobiega nieprzyjemnym dla chorego dyskinezom. Dawka jest ustalana przez wykwalifikowana pielęgniarkę i lekarza. Dobrą wiadomością jest to, że pacjent sam, w niewielkim stopniu może modyfikować dawkę leków. Zespół naukowców z Uniwersytetu Kalifornijskiego w ostatnim czasie przeprowadził przełomowe badanie. Udało im się bowiem wyleczyć myszy z choroby Parkinsona. Osoby które przeprowadziły badania mają dużą nadzieję, że znajdzie ona także zastosowanie w przypadku ludzi z chorobami neurodegeneracyjnymi. Ich metoda opiera się na modyfikacjach genetycznych, dzięki którym udało się chronić pewną część komórek oraz wygenerowania nowych. Badania dotyczyły białka PTB, które odgrywa rolę w wiązaniu RNA i wpływa na to, które geny są włączane, a które wyłączane. Gen kodujący PTB przekształca kilka rodzajów komórek myszy w tym astrocyty bezpośrednio w neurony. Już jednorazowe zahamowanie tego genu pozwoliło na to, że nowo powstałe komórki były w stanie wytwarzać neuroprzekaźnik-dopaminę. Efektem takiego działania było to, że objawy choroby Parkinsona ustąpiły. W badaniu został wykorzystany nieaktywny wirus, który przenosił fragment genu, który pozwolił wiązać RNA kodującego PTB. Wirus bezpośrednio został umieszczony w śródmózgowiu, który jest odpowiedzialny za kontrolę motoryczną i właśnie w tym momencie zostaje zniszczone najwięcej komórek. Dzięki temu powstało około 30 procent więcej nowych komórek nerwowych. Neurony rozwijały się prawidłowo i wysyłały sygnały do innych części mózgu. Około 12 tygodni trzeba było czekać aby poziomy dopaminy ponownie osiągnęły właściwy poziom co wiązało się z całkowitym ustąpieniem drżenia i innych objawów choroby Parkinsona. Przez resztę życia myszy były wolne od wszelkich symptomów co jest bardzo dobrą informacją świadczącą o tym, że jednorazowa terapia pozwoliła na pełne wyleczenie. Oczywiście najbardziej naukowcy oczekują tego, że podobne wyniki zostaną zaobserwowane u ludzi jednak nie raz zdarzało się, że w przypadku myszy rezultaty badań znacznie różniły się niż w przypadku ludzi. Jakiś czas temu przeprowadzone badania wykazały, że jeden ze składników stosowany w syropach na kaszel może okazać się skuteczny w walce z choroba Parkinsona. Chodzi o ambroksol, który wykazuje działanie neuroprotekcyjne. Dodatkowo jest bezpieczny i dobrze tolerowany przez pacjentów. Ambroksol może przyczyniać się do zmniejszenia ilości alfa-synukleiny. Jak się okazuje choroba wcale nie musi rozpoczynać się w mózgu, ale pojawiać się na obwodzie w układzie pokarmowych i opuszkach węchowych. Okazuje się, że ciała Lewy’ego pojawiają się także w splotach nerwowych przewodu pokarmowego. Być może zaparcia, które są obecne w parkinsonie są właśnie z tym związane. Nerw błędny w pewnym sensie stanowi połączenie między przewodem pokarmowym, a mózgiem, a dokładnie jego jądrem zlokalizowanym w pniu. Bardzo dużo mówi się o mikrobiocie jelitowym i jego oddziaływaniu na nasze zdrowie. Według niektórych badań flora jelitowa osób chorujących na parkinsona różniła się od tej, która była obecna u zdrowych. Podobnie jak w przypadku leczenia osób z biegunkami wywołanymi patogenami odpornymi na bakterie nadzieją może przeszczep mikrobioty od zdrowej osoby. Być może badania będą mogły przewidzieć, które osoby mają nieprawidłowy skład flory i przeprowadzić przeszczep, aby w jak największym stopniu obniżyć prawdopodobieństwo rozwoju choroby Parkinsona. Badania te są jeszcze na początkowych etapach, jednak naukowcy chcą zagłębić się w tym temacie. Proces chorobowy ze śródmózgowia przemieszcza się do struktur podkorowych, a następnie korowych. Poza objawami ruchowymi da się również stwierdzić zaburzenia poznawcze, które w skrajnych sytuacjach mogą prowadzić do otępienia. Wprowadzenie lewodopy w latach 60 ubiegłego wieku w znacznym stopniu przyczyniła się do wydłużenia życia chorych. Największe jednak znaczenie ma to kiedy pacjent zachoruje. Chorzy na skutek tego, że mają problemy z koordynacją często mogą upadać, a jak wiemy w starszym wieku tego typu wypadki mogą stanowić zagrożenia związane ze złamaniami. Najczęstszą jednak przyczyną zgonów są infekcje, podobnie jak w przypadku choroby Alzheimera. Jak się okazuje choroba Parkinsona jest diagnozowana w momencie gdy już 50-60 procent komórek produkujących dopaminę jest uszkodzona. Choroba może przebiegać nawet 10-15 lat zanim pojawią się typowe objawy takie jak spowolnienie ruchów czy drżenia mięśniowe. Według naukowców ryzyko jej wystąpienia może być wyższe gdy wśród członków rodziny we wcześniejszych pokoleniach została ona rozpoznana. Nieco częściej chorują mężczyźni jednak jest to różnica bardzo mała, którą trudno jest dostrzec. Program koordynowanej opieki specjalistycznej nad pacjentami z chorobą Parkinsona byłby najlepszą formą opieki w naszym kraju. Zespół neurologów opracował już go w 2018 roku i złożył do Ministerstwa Zdrowia. Dotyczy on wielospecjalistycznej opieki, która z pewnością chorym na parkinsona jest bardzo potrzebna. Niestety niewiele jeszcze udało się zmienić. Konieczne jest bowiem skoncentrowanie się na neurologii bowiem narastająca liczba osób z chorobami neurologicznymi będzie w przyszłości wymagała specjalistycznej opieki lekarzy oraz pielęgniarek.
Alzheimer to schorzenie dotyczące nie tylko starszych ludzi. Naukowcy zidentyfikowali substancję, która odpowiada za zachorowania także u młodszych osób. Stwierdzili, że ryzyko wystąpienia demencji przed 65 rokiem życia było szczególnie wysokie u mężczyzn i kobiet, którzy mieli nieprawidłowy, wysoki poziom „złego“ cholesterolu. Ten niekorzystny cholesterol ma negatywny wpływ na naczynia krwionośne i uznawany jest za jeden z czynników ryzyka schorzeń układu krążenia. Autorzy najobszerniejszych jak do tej pory porównawczych badań nad Alzheimerem odradzają spożywanie produktów, które podwyższają poziom cholesterolu. Za szczególnie szkodliwe uważa się masło, ser i wieprzowinę. Działanie obniżające cholesterol i wspomagające pracę mózgu mają natomiast rośliny strączkowe, jak soczewica czy ciecierzyca, orzechy i nasiona słonecznika. Warto jest skupić się na programach, których założeniem jest niesienie pomocy rodzinom, którzy opiekują się osobą z tym rodzajem demencji. Warto wspomnieć, że nadwaga jest dodatkowym obciążeniem dla zdrowia mózgu i może zaostrzać chorobę Alzheimera.Pewne badania wskazują, że kobiety są narażone na ryzyko późniejszego wykrywania pogorszenia funkcji poznawczych, przy jednoczesnym większym ich spadku, co wskazuje na wyższe ryzyko demencji i niepełnosprawności. Jednak w niektórych krajach, takich jak Stany Zjednoczone, Anglia i Francja, odsetek seniorów z demencją spadł, prawdopodobnie częściowo z powodu zmian stylu życia, co wskazuje na możliwość zmniejszenia ryzyka demencji poprzez środki zapobiegawcze. Badania wykazały, iż choroba ma podłoże genetyczne. Jednak wpływy środowiskowe nie pozostają są obojętne. Wielu specjalistów traktuje zaburzenia pamięci jako objaw normalnego starzenia się, tym samym nie stawiając prawidłowego rozpoznania. Brak poprawnej diagnozy oddziaływuje bezpośrednio na jakość życia chorego i jego najbliższych. Rodzina i otoczenie nie zdając sobie sprawy, że ich bliski cierpi na chorobę Alzheimera, źle interpretuje niektóre jego zachowania. Na tym tle dochodzi często do rodzinnych konfliktów, a nawet przejawów agresji. Gdyby lekarze odpowiednio wcześnie i prawidłowo diagnozowali chorobę Alzheimera, rodzina wiedząc jak postępować w niektórych (wcześniej źle zrozumiałych) sytuacjach, mogłaby uniknąć nieodpowiedniego traktowania chorego. W pewnym badaniu wykazano, że u pacjentów z łagodną demencją dostrzeżono zależność między otyłością, a objętością istoty szarej wokół prawego połączenia skroniowo-ciemieniowego. Zła dieta sprzyja powstawaniu w mózgu mikrozapaleń. Trwające latami i niewidoczne uszkadzają błony komórkowe, struktury wewnątrz-komórkowe, białka, DNA – to ma przełożenie na późniejszy stan naszych neuronów. Bardzo ważną rolę odgrywają witaminy B12, B6 i kwas foliowy. Bez nich dochodzi do tzw. homocysteinemii, stanu, który uszkadza mózg. Witaminę B12 można znaleźć w mięsie, rybach, jajkach, mleku i jego przetworach. Należy pamiętać, że po 50. roku życia nasza przyswajalność tego związku spada. Badanie wykazało również, że utrzymanie prawidłowej masy ciała w łagodnym otępieniu związanym z chorobą Alzheimera może pomóc w zachowaniu struktury mózgu. Autorzy podkreślają również wpływ nadwagi w wieku średnim na zdrowie mózgu w starszym wieku. W przeciwieństwie do innych schorzeń, takich jak choroby układu krążenia lub cukrzyca, ludzie rzadko myślą o znaczeniu odżywiania w kontekście schorzeń neurologicznych, ale te odkrycia pokazują, że może to pomóc w zachowaniu struktury mózgu. Do chwili obecnej odkryto cztery geny główne oraz kilka genów o mniejszym znaczeniu. W przypadku postaci choroby Alzheimera o wczesnym początku (przed 60 rokiem życia), obecność określonego genu ma charakter determinujący (jedynie 5% przypadków ma taki przebieg). 95% przypadków związanych jest z postacią o późnym początku (po 60 roku życia), w której to rolę sprawczą mają genetyka oraz czynniki środowiskowe np. poziom wykształcenia. Charakterystycznymi cechami choroby Alzheimera są: odkładanie się amyloidu wokół komórek nerwowych (neuronów) i w ścianach naczyń krwionośnych mózgu, a także występowania zwyrodnienia włókienkowego (neurofibrylarnego) w obrębie neuronów. Obie te patologiczne zmiany prowadzą do uszkodzenia komórek nerwowych, w wyniku czego dochodzi do obniżenia poziomu substancji neuroprzekaźnikowych czyli substancji odpowiedzialnych za przekazywanie bodźców pomiędzy komórkami. W procesach pamięci najważniejszą rolę odgrywa acetylocholina i to właśnie jej spadek jest stwierdzany w przebiegu choroby Alzheimera. Ocena jakości życia osoby dotkniętej chorobą Alzheimera jest trudna. Tak naprawdę to sama osoba cierpiąca na Alzheimera najlepiej wie, co jest dla niej ważne. Jednak nie zawsze można porozmawiać z chorym o jego trudnościach, gdyż zdążył on już o nich zapomnieć. Dlatego też analizując jakość życia chorego należy brać pod uwagę przede wszystkim opiekunów, którzy są bardzo cennym źródłem informacji. Na jakość życia osób dotkniętych chorobą Alzheimera bezpośrednio wpływają warunki życia, w jakich się znajdują, pomoc rodziny i przyjaciół, relacje w rodzinie przed i po diagnozie, rodzaj otrzymywanej pomocy oraz środki finansowe do zaspokojenia podstawowych potrzeb i kosztów związanych z leczeniem i opieką. „Bon opiekuńczy: Alzheimer 75” to świadczenie pieniężne, które przyznawane jest rodzinom, które opiekują się seniorami w wieku powyżej 75 lat z rozpoznaną chorobą Alzheimera. W ramach wsparcia można uzyskać maksymalnie 3 tysiące złotych. Do uzyskania świadczenia konieczne jest złożenie wypełnionego wniosku, do którego należy dołączyć zaświadczenie od lekarza psychiatry, neurologa lub geriatry, potwierdzające, że starsza osoba jest objęta świadczeniami zdrowotnymi i zawierająca informacje dotycząca rozpoznania choroby z określeniem oznaczenia jednostki chorobowej. Do wniosku należy także dołączyć ankietę informacyjną. Inną formą pomocy jest chociażby fakt, że Urząd Marszałkowski Województwa Mazowieckiego zapewni finansowanie sześciu ośrodków dziennego pobytu dla chorych z Alzheimerem. Początkowo plany obejmowały utworzenie ośrodka dziennego pobytu w Ząbkach, jednak finalnie budżet w wysokości 17 milionów złotych zostanie rozdysponowany pomiędzy sześć ośrodków.Według doniesień naukowych demencja dotyka około 50 milionów ludzi na całym świecie, a zakłada się, że liczba ta wzrośnie ponad trzykrotnie do 2050 roku, w szczególności w krajach o niskich i średnich dochodach, w których żyje około dwóch trzecich osób z demencją. Kobiety są również bardziej narażone na demencję niż mężczyźni. Badacze tłumaczą to uwarunkowaniami biologicznymi. Otóż kobiety mają większe rezerwy poznawcze. Dzięki temu dłużej zachowują prawidłowe funkcje poznawcze, pomimo narastania zmian w mózgu związanych. Prawidłowo postawione rozpoznanie choroby umożliwia choremu i jego rodzinie zrozumienie pewnych sytuacji i zachowań nieodłącznie związanych z chorobą i zmusza do uczenia się sposobów radzenia sobie z nimi. Naukowcy opracowali nową teorię dotyczącą tego, jak utrata słuchu może powodować demencję i uważają, że wczesne zajęcie się tym upośledzeniem sensorycznym może pomóc w zapobieganiu chorobie. To nowe podejście może być znaczącym krokiem w kierunku postępów w badaniach nad chorobą Alzheimera i sposobami profilaktyki tego schorzenia dla przyszłych pokoleń. Co ciekawe okazuje się również, że aktywna dwujęzyczność przez większość życia powoduje tworzenie się większych zasobów poznawczych mózgu, stanowiących mechanizm kompensacyjny, dzięki czemu objawy zaburzeń poznawczych pojawiają się później niż u osób posługujących się tylko jednym językiem. Wiemy, że alzheimer zaczyna się od zmian w mitochondriach komórek nerwowych mózgu. Jeśli nasza dieta jest niewłaściwa, np. zawiera zbyt wiele cukrów prostych czy nasyconych kwasów tłuszczowych, to pierwsze przestają funkcjonować właśnie te małe elektrownie. Naukowcy zakładają, że nadmiar glukozy, ale też fruktozy, zwłaszcza używanej jako dodatek w produktach spożywczych, sprzyja takim zmianom w mitochondriach. Niektórzy uważają, że alzheimer jest trzecim typem cukrzycy, a dokładniej cukrzycą mózgu. Pod wpływem nadmiaru cukrów prostych we krwi dochodzi do insulinooporności i następuje tzw. glikacja białek. To proces prowadzący do tworzenia patologicznych protein, które uszkadzają neurony.